Sommario Rapido | Quick Summary
Italiano
Argomento: Meccanismi biologici del fallimento implantare precoce
Focus: Polarizzazione macrofagica, disfunzione delle cellule staminali mesenchimali, fattori metabolici e farmacologici
Applicazione Clinica: Identificazione dei pazienti a rischio e ottimizzazione pre-operatoria
Tempo di Lettura: 12-15 minuti
English
Topic: Biological mechanisms of early implant failure
Focus: Macrophage polarization, mesenchymal stem cell dysfunction, metabolic and pharmacological factors
Clinical Application: Identification of at-risk patients and preoperative optimization
Reading Time: 12-15 minutes
Il fallimento degli impianti dentali è un fenomeno raro, ma esiste.
È chiaro che gli impianti sono un trattamento di altissimo livello che funziona eccezionalmente bene e ci permette di fare cose meravigliose. Tuttavia, come in ogni terapia, esistono fattori di rischio che possono essere sfavorevoli.
In questa disamina non considererò gli errori di posizionamento chirurgici e altri errori tecnici che contribuiscono ai fallimenti. Ho trattato le conseguenze biomeccaniche del malposizionamento implantare in un articolo dedicato.
Mi preme sottolineare che una certa quota, seppur minima, di insuccessi esiste sempre. Chi afferma di non averne mai avuti mente, o non opera da molto tempo.
Per i pazienti: il raro insuccesso è temporaneo e assolutamente non rischioso. Sarà risolto dal vostro dentista al secondo tentativo.
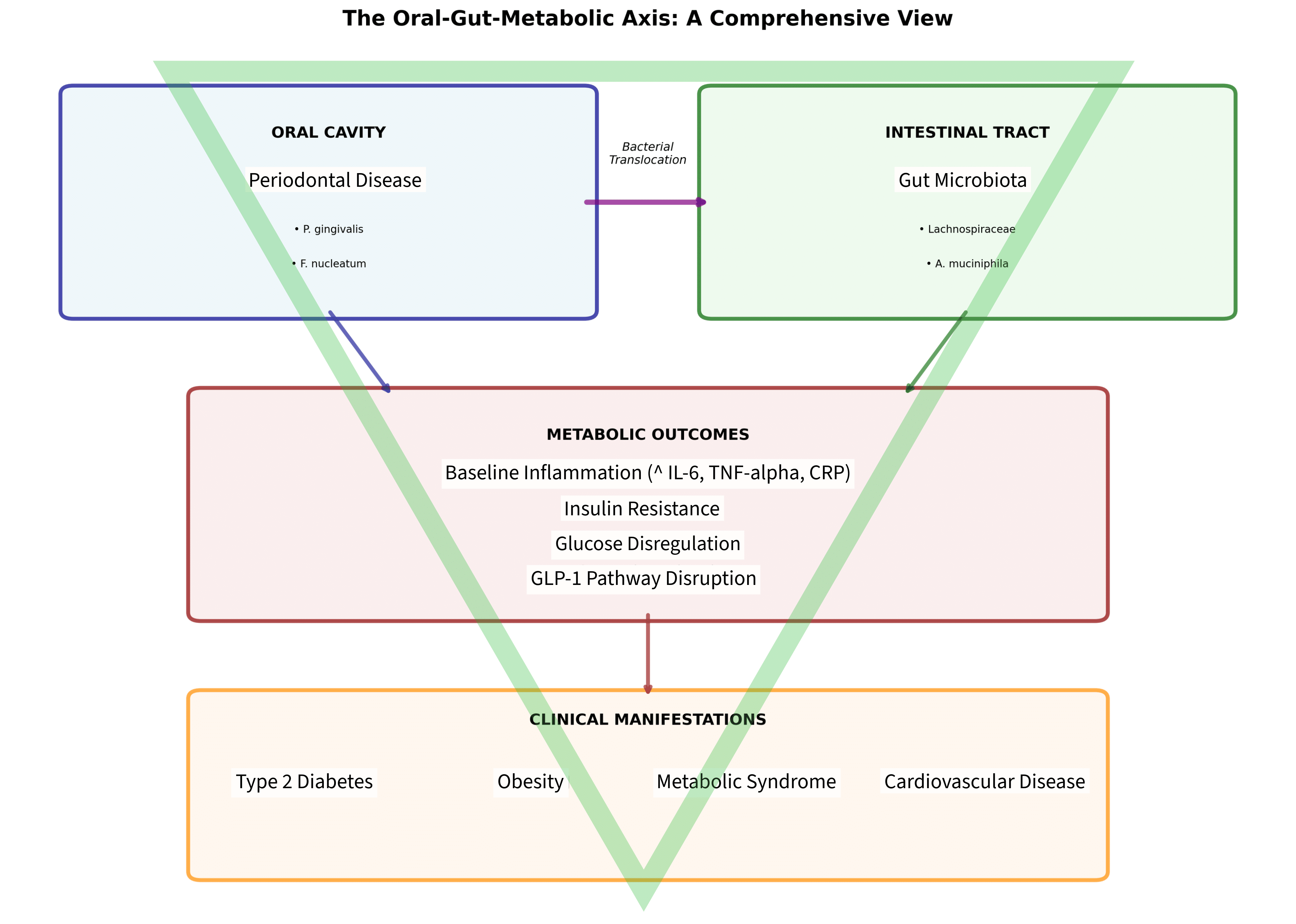
Meccanismi Cellulari e Immunitari
Polarizzazione dei macrofagi (M1/M2): Un’eccessiva attivazione dei macrofagi M1 (pro-infiammatori) rispetto ai M2 (pro-rigenerativi) può portare a un ambiente infiammatorio sfavorevole, ostacolando la guarigione e favorendo la formazione di tessuto fibroso invece di osso, con conseguente fallimento precoce dell’osteointegrazione. La competizione tra miofibroblasti e osteoblasti rappresenta uno dei meccanismi chiave di questo processo.
Le disfunzioni delle cellule staminali mesenchimali (MSC) del midollo osseo, legate al processo d’invecchiamento, riducono la capacità di osteogenesi e favoriscono l’adipogenesi, compromettendo l’osteointegrazione per la deplezione delle cellule osteogeniche. Questo processo è intimamente connesso alla capacità rigenerativa naturale dei tessuti, che diminuisce con l’età.
La comprensione del connettoma osteocitario aiuta a capire come le cellule ossee comunicano durante il rimodellamento che avviene durante la guarigione.

Fattori Metabolici e Malattie Croniche
Fattori metabolici come il fumo, la sindrome metabolica e una dieta inadeguata alterano il metabolismo osseo e aumentano il rischio di fallimento.
Il fumo, in particolare, compromette la microcircolazione e la risposta immunitaria locale, riducendo la capacità del tessuto osseo di rispondere allo stimolo dell’impianto.
Il diabete, se non ben controllato e compensato, compromette la guarigione e la rigenerazione ossea, anche se l’impatto diretto sul fallimento implantare rimane controverso.
L’iperglicemia cronica altera la funzione dei neutrofili e dei macrofagi, rallentando le fasi iniziali dell’osteointegrazione e aumentando il rischio di infezioni peri-implantari.
L’osteoporosi non sembra aumentare significativamente il rischio di fallimento, ma la terapia con bifosfonati può causare osteonecrosi dei mascellari. Ho approfondito questo tema nell’articolo dedicato a osteoporosi e osteointegrazione.
I bassi livelli di vitamina D hanno effetti simili, influenzando negativamente la mineralizzazione ossea e la risposta immunitaria. La carenza severa di vitamina D3 è associata a un tasso di fallimento implantare significativamente più elevato rispetto ai pazienti con livelli sufficienti.
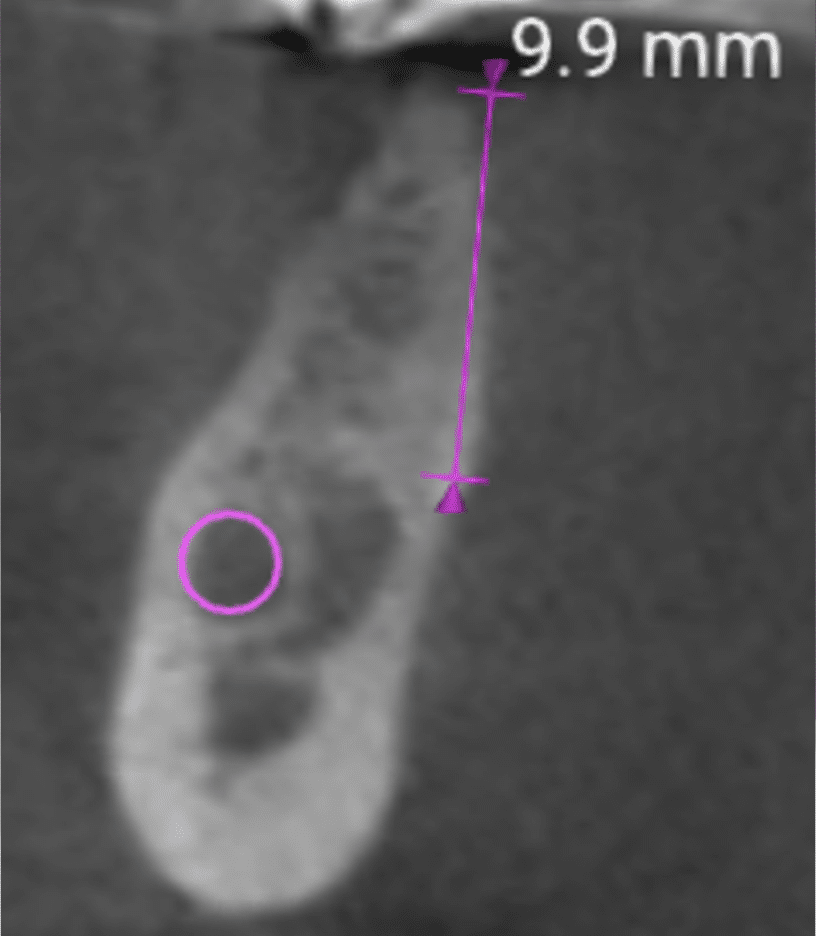
La qualità dell’osso ricevente gioca un ruolo determinante.
La nuova classificazione dell’osso alveolare permette una pianificazione più accurata e una migliore previsione del comportamento biologico del sito implantare.
Terapie e Farmaci
L’uso di antidepressivi, in particolare gli inibitori selettivi della ricaptazione della serotonina (SSRI), è associato a un aumento del rischio di fallimento implantare.
La serotonina svolge un ruolo importante nel metabolismo osseo: i recettori serotoninergici sono presenti sugli osteoblasti e sugli osteoclasti, e l’alterazione del loro equilibrio può compromettere il rimodellamento osseo necessario per l’osteointegrazione.
Alcuni studi riportano un rischio di fallimento fino a due volte superiore nei pazienti in terapia con SSRI.
Radioterapia e immunosoppressione aumentano il rischio di complicanze e perdita implantare. L’osso irradiato presenta una vascolarizzazione compromessa e una ridotta capacità rigenerativa, rendendo l’osteointegrazione più difficile e aumentando il rischio di osteonecrosi.
Secondo alcuni autori, farmaci come gli inibitori di pompa protonica e le statine potrebbero influenzare negativamente il metabolismo osseo. Gli IPP, riducendo l’acidità gastrica, possono interferire con l’assorbimento del calcio, mentre le statine hanno effetti controversi: alcuni studi suggeriscono un effetto protettivo sull’osso, altri evidenziano potenziali rischi.
Il Ruolo della Stabilità Primaria
La stabilità primaria rimane un fattore cruciale per il successo implantare. Tuttavia, come ho discusso altrove, il concetto stesso di stabilità primaria merita una revisione critica.
Non è solo una questione meccanica: è il punto di partenza biologico dal quale l’osso inizia il processo di rimodellamento che porterà all’osteointegrazione vera e propria.
Nei casi di cresta sottile, tecniche conservative come la split crest (ERE) permettono di ottenere una stabilità adeguata preservando il patrimonio osseo del paziente, con tassi di successo paragonabili alle tecniche additive tradizionali.
Conclusioni
Il fallimento implantare precoce è un fenomeno multifattoriale in cui convergono aspetti immunologici, metabolici e farmacologici. La comprensione di questi meccanismi permette di identificare i pazienti a rischio e di ottimizzare le condizioni biologiche prima dell’intervento.
L’approccio clinico più prudente prevede una valutazione sistemica del paziente, includendo lo screening della vitamina D, il controllo glicemico nei diabetici, la sospensione del fumo e l’attenzione alle terapie farmacologiche in corso.
Il fallimento, nei rari casi in cui accade, non è una sconfitta definitiva: è un evento gestibile che, nella stragrande maggioranza dei casi, si risolve con successo al secondo tentativo.
Domande Frequenti (FAQ)
Quanto è frequente il fallimento di un impianto dentale?
Il tasso di successo degli impianti dentali supera il 95-97% a lungo termine. I fallimenti precoci, quelli che avvengono prima dell’osteointegrazione, sono ancora più rari e rappresentano circa l’1-2% dei casi.
Il diabete impedisce di mettere impianti dentali?
No. Il diabete ben controllato non rappresenta una controindicazione assoluta all’implantologia. È importante che l’emoglobina glicata sia mantenuta a livelli accettabili e che il paziente segua scrupolosamente le indicazioni post-operatorie.
Devo smettere di fumare per fare un impianto?
Il fumo aumenta significativamente il rischio di complicanze. Idealmente, la sospensione dovrebbe avvenire almeno due settimane prima dell’intervento e proseguire durante la fase di guarigione. Anche una riduzione significativa del consumo può migliorare le probabilità di successo.
Gli antidepressivi sono incompatibili con gli impianti dentali?
Non esiste una controindicazione assoluta. Tuttavia, i pazienti in terapia con SSRI devono essere informati del rischio leggermente aumentato. La decisione di proseguire o modificare la terapia deve essere presa in accordo con lo psichiatra curante.
Cosa succede se un impianto fallisce?
L’impianto viene rimosso, si attende la guarigione del sito osseo (generalmente 2-3 mesi), e si procede con un nuovo inserimento. Il secondo tentativo ha tassi di successo paragonabili al primo.
È necessario controllare la vitamina D prima di un impianto?
È consigliabile. La carenza di vitamina D è molto diffusa nella popolazione e può influire negativamente sull’osteointegrazione. Un semplice esame del sangue permette di identificare eventuali carenze e correggerle prima dell’intervento.
I bifosfonati per l’osteoporosi controindicano gli impianti?
La terapia con bifosfonati orali per l’osteoporosi non rappresenta una controindicazione assoluta, ma richiede una valutazione attenta del rapporto rischio-beneficio. Il rischio di osteonecrosi dei mascellari esiste, sebbene sia basso con i bifosfonati orali. È fondamentale informare il proprio dentista di qualsiasi terapia in corso.
L’età avanzata è un fattore di rischio per il fallimento implantare?
L’età cronologica di per sé non è un fattore di rischio significativo. Ciò che conta è l’età biologica: le condizioni metaboliche, la qualità ossea e lo stato di salute generale. Pazienti ottantenni in buona salute possono avere risultati eccellenti, mentre cinquantenni con multiple comorbidità possono presentare rischi maggiori.
Bibliografia
Amengual-Peñafiel, L., Córdova, L., Jara-Sepúlveda, C., Brañes-Aroca, M., Marchesani-Carrasco, F., & Cartes-Velásquez, R. (2021). Osteoimmunology drives dental implant osseointegration: A new paradigm for implant dentistry. The Japanese Dental Science Review, 57, 12 – 19. https://doi.org/10.1016/j.jdsr.2021.01.001
Dalle Carbonare, L., Cominacini, M., Trabetti, E. et al. The bone microenvironment: new insights into the role of stem cells and cell communication in bone regeneration. Stem Cell Res Ther 16, 169 (2025). https://doi.org/10.1186/s13287-025-04288-4
Chen, H., Liu, N., Xu, X., Qu, X., & Lu, E. (2013). Smoking, Radiotherapy, Diabetes and Osteoporosis as Risk Factors for Dental Implant Failure: A Meta-Analysis. PLoS ONE, 8. https://doi.org/10.1371/journal.pone.0071955
Schliephake, H. (2022). The role of systemic diseases and local conditions as risk factors. Periodontology 2000, 88 1, 36-51. https://doi.org/10.1111/prd.12409
Chrcanovic, B., Kisch, J., Albrektsson, T., & Wennerberg, A. (2016). Factors Influencing Early Dental Implant Failures. Journal of Dental Research, 95, 1002 – 995. https://doi.org/10.1177/0022034516646098
Javed, F., Rahman, I., & Romanos, G. (2019). Tobacco-product usage as a risk factor for dental implants. Periodontology 2000, 81 1, 48-56. https://doi.org/10.1111/prd.12282
Ball, J., & Darby, I. (2022). Mental health and periodontal and peri‐implant diseases. Periodontology 2000, 90, 106 – 124. https://doi.org/10.1111/prd.12452
Yang, T. L., Shen, H., Liu, A., Shelly, A., & Zhang, Q. (2023). A roadmap to understanding bone marrow stem cell aging. Stem Cell Research & Therapy, 14, 234. https://doi.org/10.1186/s13287-023-03461-z
Mirza, R., Rabbany, M., Ali, D., Tetradis, S., Morrison, A., Ruggiero, S., Alnajimi, R., Khan, A., & Guyatt, G. (2025). Dental implant failure and medication-related osteonecrosis of the jaw (MRONJ) related to dental implants in patients taking antiresorptive therapy for osteoporosis: a systematic review and meta-analysis. Endocrine Practice. https://doi.org/10.1016/j.eprac.2025.06.003
Fretwurst, T., Fretwurst, T., Nelson, K., Tarnow, D., Wang, H., & Giannobile, W. (2018). Is Metal Particle Release Associated with Peri-implant Bone Destruction? An Emerging Concept. Journal of Dental Research, 97, 259 – 265. https://doi.org/10.1177/0022034517740560
Rahnama-Hezavah, M., Mertowska, P., Mertowski, S., Skiba, J., Krawiec, K., Łobacz, M., & Grywalska, E. (2023). How Can Imbalance in Oral Microbiota and Immune Response Lead to Dental Implant Problems?. International Journal of Molecular Sciences, 24. https://doi.org/10.3390/ijms242417620
Masaki, C., Kondo, Y., Tomoeda, K., Nodai, T., Munemasa, T., Mukaibo, T., & Hosokawa, R. (2024). Treatment strategies for dental implant removal: A literature review. The Japanese Dental Science Review, 60, 120 – 127. https://doi.org/10.1016/j.jdsr.2024.01.002
Toneatti, D., Graf, R., Burkhard, J., & Schaller, B. (2021). Survival of dental implants and occurrence of osteoradionecrosis in irradiated head and neck cancer patients: a systematic review and meta-analysis. Clinical Oral Investigations, 25, 5579 – 5593. https://doi.org/10.1007/s00784-021-04065-6
Grigораș, R., Coșarcă, A., & Ormenișan, A. (2024). Early Implant Failure: A Meta-Analysis of 7 Years of Experience. Journal of Clinical Medicine, 13. https://doi.org/10.3390/jcm13071887