📋 Sommario Rapido | Quick Summary
🇮🇹 Italiano
Argomento: Conseguenze biomeccaniche del malposizionamento implantare e strategie preventive
Dati Chiave: 40% impianti mal posizionati in Italia, 0,25mm perdita ossea per 10° errore angolare
Applicazione Clinica: Pianificazione tridimensionale accurata, valutazione biotipo, tecniche conservative rigenerative
Tempo di Lettura: 15-18 minuti
🇬🇧 English
Topic: Biomechanical consequences of implant malpositioning and preventive strategies
Key Data: 40% malpositioned implants in Italy, 0.25mm bone loss per 10° angular error
Clinical Application: Accurate 3D planning, biotype assessment, conservative regenerative techniques
Reading Time: 15-18 minutes
La notizia arriva dalla SIdP durante il 22° Congresso Internazionale di Rimini: nel 2024 sono stati inseriti in Italia 2,2 milioni di impianti dentali, ma fino al 40% risulta mal posizionato. I dati parlano chiaro. Non si tratta di un problema estetico marginale. Dietro il cosiddetto “sorriso cavallino” si nasconde una questione biomeccanica che compromette la longevità dell’impianto e l’integrità dei tessuti perimplantari.
Potete leggere l’articolo originale qui: https://www.ansa.it/canale_saluteebenessere/notizie/salute_denti_gengive/2025/03/14/ansa-boom-impianti-di-denti-ma-4-su-10-sono-mal-messi_a5c41649-dac3-4f2a-b049-372d54235fe2.html
Il malposizionamento implantare non è un concetto astratto. Per ogni errore di angolazione di 10 gradi, il rischio di retrazione ossea aumenta di 0,25 millimetri. Sono numeri che raccontano una storia precisa di carico non assiale, di stress concentrato, di fallimento programmato dell’osteointegrazione a lungo termine.
Ma qual’è l’angolo giusto? Dipende dall’angolazione dei denti e dell’osso. Perché alcuni impianti sono posizionati intenzionalmente con un angolo e quelle sono tecniche assolutamente corrette ed efficaci a lungo termine.
Biomeccanica degli Impianti Inclinati: Come le Forze Compromettono l’Osteointegrazione
Un impianto dentale subisce forze occlusali che possono raggiungere i 60-100 kg durante la masticazione, con picchi oltre i 120 kg nei molari. Queste forze si scompongono in componenti assiali e trasversali secondo principi fisici immutabili.

Quando l’impianto singolo è posizionato correttamente, lungo l’asse ideale della futura corona, la componente assiale prevale. Il carico si trasmette compressivamente all’osso circostante attraverso le spire, che funzionano come una struttura portante ottimizzata per forze intrusive. L’osso risponde secondo la legge di Wolff, rimodellandosi lungo le linee di stress e mantenendo la propria densità.
Un impianto dentale mal posizionato cambia radicalmente questo schema biomeccanico. Le forze trasversali aumentano proporzionalmente all’angolo di deviazione. Non è solo geometria: è meccanica dei materiali applicata al tessuto vivente. L’osso tollera male le forze di taglio. La sua struttura trabecolare è progettata per resistere alla compressione secondo le linee di carico fisiologiche che si sono formate durante l’epoca di eruzione dei denti naturali.
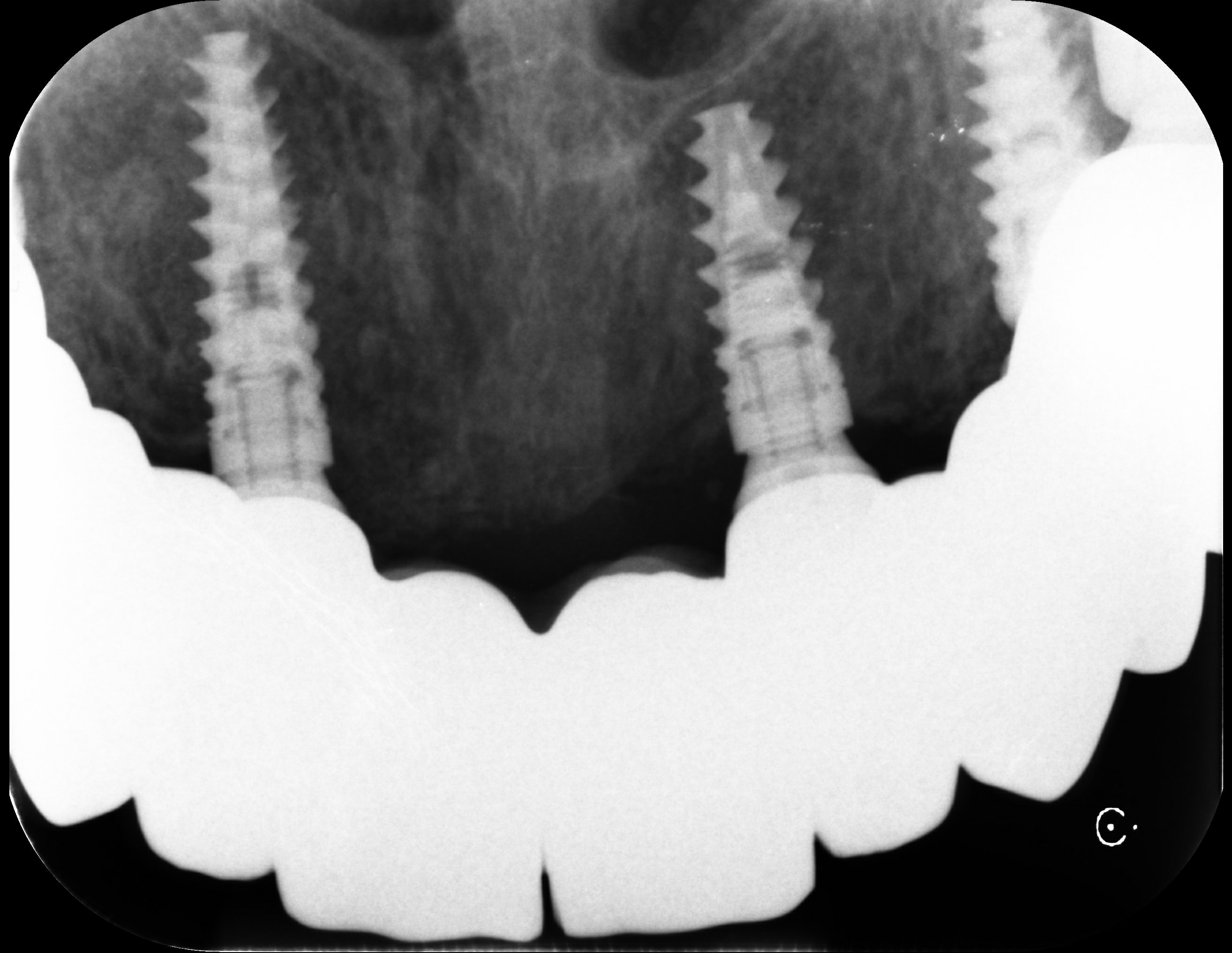
Tuttavia, gli impianti inclinati funzionano egregiamente quando utilizzati nel modo corretto e con schemi meccanici bilanciati su più di uno. Questo è evidente nelle riabilitazioni full-arch con tecnica all-on-four o all-on-six, dove gli impianti distali inclinati compensano la mancanza di osso posteriore e distribuiscono i carichi attraverso una barra rigida di connessione.
A tal proposito potete controllare questo nostro articolo sulla biomeccanica degli impianti inclinati in riabilitazioni complete.
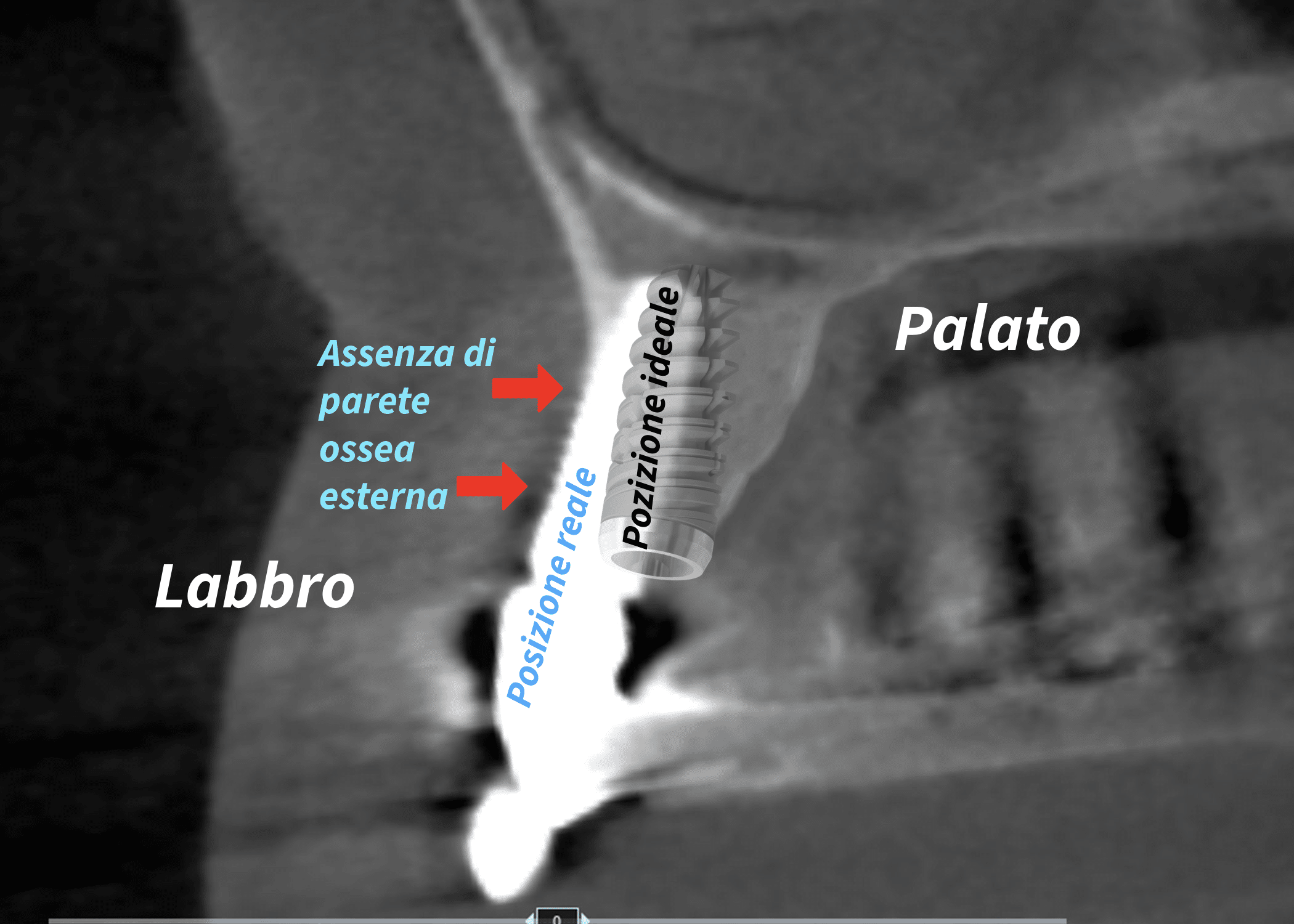
I problemi del malposizionamento implantare sono legati sempre a una posizione tridimensionale errata, non programmata, cosa che più spesso si traduce in una posizione troppo esterna rispetto all’arcata dento-gengivale. L’impianto dentale vestibolarizzato è forse la complicanza più frequente e devastante per i tessuti perimplantari.
E questo accade anche con impianti non immediatamente classificabili come inclinati, ma che, all’atto pratico puntano troppo verso l’esterno, compromettendo la sottile lamina ossea vestibolare che rappresenta la prima barriera protettiva.
Accade anche se non si calcola o non si compensa in fase chirurgica un probabile riassorbimento dovuto ad eventuali estrazioni concomitanti. La perdita della bundle bone, l’osso alveolare propriamente detto che circondava la radice naturale, è un fenomeno fisiologico inevitabile che deve essere anticipato nella pianificazione. Per approfondire la gestione degli impianti post-estrattivi immediati, trovate risorse specifiche sul nostro blog.
Riassorbimento Osseo Perimplantare: La Cascata Biologica
Dalla posizione troppo esterna al riassorbimento osseo perimplantare il passo è breve. Il processo segue una sequenza biologica prevedibile che inizia con il rimodellamento osseo fisiologico post-chirurgico.
Il biotipo gengivale gioca un ruolo critico nel determinare l’esito estetico e funzionale. Il 60% della popolazione italiana ha gengive costituzionalmente sottili, secondo i dati SIdP. In questi pazienti, la perdita ossea si traduce rapidamente in recessione gengivale. L’osso vestibolare sottile, tipico dei settori anteriori, non tollera errori. Una volta perso, non si rigenera spontaneamente.
La distanza biologica perimplantare, quel complesso di tessuti molli che sigilla l’interfaccia tra impianto e ambiente orale, richiede uno spazio verticale minimo di circa 3 millimetri. Quando l’impianto dentale è troppo vestibolare o troppo superficiale, questa distanza biologica non può stabilirsi correttamente. Il risultato è un’infiammazione cronica dei tessuti molli, seguita da perdita ossea progressiva.
D’altro canto, è vero anche che il riassorbimento osseo perimplantare può avvenire anche per altri fenomeni nel corso del tempo. Tra questi segnalo la perimplantite, patologia infiammatoria batterica che rappresenta la principale causa di fallimento implantare tardivo, e alcune terapie sistemiche, soprattutto oncologiche come i bifosfonati e i farmaci anti-riassorbitivi che modificano radicalmente il metabolismo osseo.
Malposizionamento Tridimensionale dell’Impianto: Vestibolare, Palatale e Angolare
Il termine “storto” è colloquiale ma clinicamente ambiguo. Un impianto può essere mal posizionato nelle tre dimensioni spaziali. Ciascuna deviazione ha conseguenze specifiche che compromettono aspetti diversi della riabilitazione implantare.
Un impianto dentale troppo vestibolare erode la sottile lamina ossea esterna. Nell’implantologia classica (che non è vangelo ma rappresenta il consenso basato su decenni di osservazioni cliniche) la distanza minima di sicurezza è 1-2 millimetri dal profilo osseo vestibolare.
Al contrario, un impianto dentale troppo interno o palatale crea problemi protesici e fonetici. L’emergenza della corona risulta innaturale, la pulizia domiciliare diventa difficile, l’estetica è compromessa, e parlare potrebbe risultare difficile per l’ingombro linguale. Nei settori anteriori superiori, un impianto palatale costringe a realizzare corone sovraconturate che accumulano placca e infiammano i tessuti.
L’angolazione è forse il parametro più critico nel malposizionamento implantare. Un impianto può essere angolato in senso antero-posteriore seguendo l’asse radicolare naturale, ma mai in senso vestibolare. L’angolazione vestibolare concentra le forze sulla corticale esterna, quella più sottile e vulnerabile, accelerando il riassorbimento.
Ho visto troppi casi di impianti (soprattutto a carico immediato e ad arcata completa) con emergenze che puntano verso l’esterno e con perdita totale del tessuto in quella zona. In tal caso, è necessario cambiarli. Non esistono alternative conservative quando la posizione tridimensionale compromette irreversibilmente la biomeccanica e la biologia perimplantare.
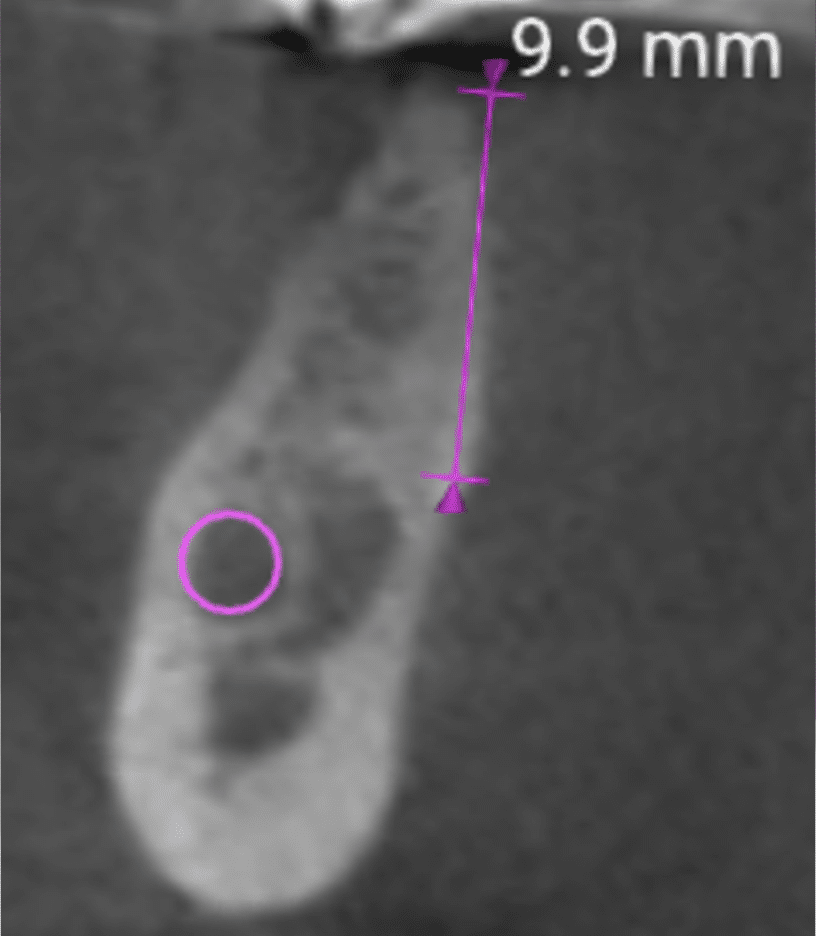
La posizione apico-coronale, spesso trascurata, determina invece la possibilità di ottenere profili d’emergenza naturali. Un impianto troppo superficiale espone le spire metalliche, mentre uno troppo profondo richiede accorgimenti per realizzare corone con contorni fisiologici (ed è necessaria una connessione conica). La regola generale prevede il posizionamento della piattaforma implantare 4 millimetri apicalmente rispetto al margine gengivale previsto, ma questa è una semplificazione che va adattata al biotipo e al profilo osseo individuale.
Pianificazione Implantare Digitale e Chirurgia Computer-Guidata
Il processo di pianificazione implantare moderna inizia con una TC cone beam che fornisce una mappa volumetrica dell’osso con risoluzione sub-millimetrica. I software di planning permettono di posizionare virtualmente l’impianto considerando non solo l’anatomia ossea ma anche il progetto protesico finale. Si può sovrapporre la ceratura diagnostica, vedere dove emergerà la corona, verificare che l’impianto segua l’asse protesico ideale.
La dima chirurgica trasferisce questa pianificazione in sala operatoria. È una mascherina in resina biocompatibile con boccole metalliche che guidano le frese secondo angolazioni predeterminate. La precisione è nell’ordine dei decimi di millimetro per la posizione e dei gradi per l’angolazione. Le meta-analisi più recenti dimostrano una riduzione dell’errore angolare medio da 5-7 gradi della chirurgia freehand a 2-3 gradi con la chirurgia computer-guidata.
Non è infallibile. La chirurgia guidata richiede stabilità della dima durante la fresatura, corretta preparazione del sito secondo il protocollo del sistema utilizzato, esperienza nell’uso della tecnica. Gli errori si sommano: errore di acquisizione radiografica, errore di segmentazione del software, errore di produzione della dima, errore di posizionamento intraoperatorio. Ciascuno contribuisce alla deviazione finale.
I vantaggi sono molteplici ma il principale è la predicibilità del posizionamento implantare. Si sa prima dove andrà l’impianto. Si possono evitare strutture anatomiche critiche come il canale mandibolare o il seno mascellare con margini di sicurezza calcolati. Si può anche pianificare una chirurgia flapless, senza scollamento gengivale, riducendo il trauma chirurgico e accelerando la guarigione quando il biotipo lo consente.
Personalmente, preferisco di solito il mio metodo con TC intraoperatoria, che mi conduce al medesimo risultato con meno sedute e meno stress per il paziente. Anche perché, nel mio caso, di solito rigenero anche osso e altri tessuti secondo la filosofia conservativa dell’espansione ossea che rappresenta il cuore del metodo Bonebenders.
La valutazione pre-operatoria del biotipo dovrebbe essere parte integrante della pianificazione implantare. Non basta guardare la TC. Serve l’esame clinico dei tessuti molli, la valutazione dello spessore gengivale con sondaggio transgengival, l’analisi della morfologia crestale, il fenotipo parodontale che predice la risposta biologica ai traumi chirurgici.
In casi di biotipo sfavorevole è necessario sempre considerare la modifica del biotipo stesso in fase chirurgica, attraverso innesti di tessuto connettivo o l’utilizzo di matrici collageniche che aumentano lo spessore gengivale e proteggono l’osso vestibolare dal riassorbimento. Quando l’osso vestibolare presenta deficit significativi, le tecniche di espansione ossea offrono un’alternativa conservativa alla rigenerazione ossea guidata tradizionale.
Domande Frequenti sul Malposizionamento Implantare
Quanto dura un impianto dentale mal posizionato?
La durata dipende dal grado di malposizionamento e dal biotipo del paziente. Un impianto leggermente deviato può durare anni in un paziente con gengiva spessa e buona igiene. Un impianto significativamente vestibolarizzato in biotipo sottile può mostrare recessione e perdita ossea già nei primi 12-18 mesi. Il riassorbimento osseo perimplantare superiore a 2 millimetri nei primi anni è predittivo di fallimento.
Si può correggere un impianto storto?
Dipende dal tipo di deviazione. Angolazioni moderate possono essere compensate protesicamente con pilastri angolati o abutment customizzati. Posizioni vestibolari o palatali significative non sono correggibili protesicamente e richiedono la rimozione dell’impianto, la rigenerazione ossea guidata della cresta compromessa, e il reinserimento in posizione corretta dopo adeguata guarigione.
Quali sono i sintomi di un impianto mal posizionato?
I sintomi variano. Negli stadi iniziali può non esserci alcun sintomo. Con il tempo compaiono recessione gengivale, esposizione delle spire implantari, infiammazione persistente dei tessuti molli, mobilità della corona, difficoltà nell’igiene, accumulo di placca in zone non raggiungibili, alitosi. Nei casi severi si sviluppa perimplantite con suppurazione e dolore.
L’impianto mal posizionato causa dolore?
Non necessariamente. Il malposizionamento in sé non causa dolore se l’osteointegrazione è avvenuta. Il dolore compare quando si sviluppa infiammazione dei tessuti perimplantari (mucosite o perimplantite) o quando il sovraccarico occlusale genera micromovimenti dell’impianto. Un impianto stabile ma mal posizionato può rimanere asintomatico per anni pur compromettendo l’estetica.
Per i Pazienti: Cosa Significa Veramente un Impianto Mal Posizionato
Se state considerando un impianto dentale o ne avete già ricevuto uno, è importante comprendere che la posizione dell’impianto determina tutto il resto. Non si tratta solo di dove si infila la vite nell’osso, ma di dove emergerà la corona, di come si distribuiranno le forze quando masticate, di quanto durerà nel tempo la vostra riabilitazione.
Un impianto ben posizionato si integra nell’arcata in modo invisibile, si pulisce facilmente, non accumula placca, mantiene la gengiva sana e rosa intorno.
Un impianto mal posizionato invece può creare una serie di problemi a cascata: gengiva che si ritira scoprendo il metallo, corona che sporge troppo o rientra troppo, difficoltà a passare il filo interdentale, infiammazione cronica, necessità di interventi correttivi costosi.
La prevenzione passa attraverso la scelta di un professionista che utilizzi tecnologie moderne di pianificazione, che dedichi tempo alla fase diagnostica, che vi mostri su schermo dove andrà posizionato l’impianto prima ancora di iniziare.
Il costo iniziale apparentemente più alto di una pianificazione accurata si ripaga ampiamente nel tempo attraverso minori complicanze e maggiore durata.
Conclusioni: Precisione come Imperativo Etico
I dati SIdP fotografano una realtà preoccupante ma non sorprendente. L’implantologia è diventata una pratica diffusa, accessibile, quasi routinaria. La tecnica è consolidata, i materiali sono affidabili, i tassi di successo osteointegrativi sono alti. Ma questi risultati derivano da studi condotti in centri specializzati, con operatori esperti, su pazienti selezionati secondo criteri di inclusione rigorosi.
Nella pratica quotidiana la realtà è più complessa. Anatomie difficili, pazienti con comorbidità e terapie croniche, aspettative estetiche alte, budget limitati. La tentazione di semplificare è forte. Inserire l’impianto dentale dove è più facile piuttosto che dove è giusto. Accettare un compromesso nel posizionamento implantare per evitare una rigenerazione ossea che allunga i tempi e aumenta i costi.
Questi compromessi si pagano nel tempo con complicanze prevedibili: riassorbimento osseo perimplantare, recessioni gengivali, perimplantiti, fallimenti estetici e funzionali.
La tecnologia oggi disponibile permette di minimizzare gli errori di malposizionamento implantare. La TC cone beam fornisce una mappa chirurgica precisa dell’anatomia tridimensionale. I software di planning permettono simulazioni accurate del risultato finale. Per chi le ama, le dime chirurgiche dell’implantologia computer-guidata rappresentano un ottimo aiuto per trasferire la pianificazione virtuale in realtà clinica.
Il messaggio al paziente è chiaro: un impianto dentale mal posizionato non è solo un problema estetico. È un problema biomeccanico che compromette la longevità della riabilitazione implantare. La prevenzione passa attraverso una pianificazione accurata, l’uso di tecnologie appropriate, l’esperienza del clinico nella gestione dei tessuti duri e molli perimplantari.
Il costo iniziale più alto di una corretta pianificazione implantare si ripaga nel tempo attraverso minori complicanze e maggiore durata dell’impianto. La qualità del posizionamento determina la qualità della vita con l’impianto per i decenni successivi.
Se hai dubbi sulla tua riabilitazione implantare o stai valutando un trattamento, la valutazione clinica e radiografica può identificare precocemente problematiche di posizionamento. Contatta il Centro Odontoiatrico Denti+ per una consulenza specialistica basata su protocolli di pianificazione digitale avanzata e tecniche conservative di gestione dei deficit ossei.