Denti che si muovono: cause, cosa fare e quando è troppo tardi
In breve — Un dente che si muove è un segnale, non una condanna. La causa più frequente è la parodontite, che distrugge silenziosamente l’osso di supporto. Se intercettato in tempo, il dente si può stabilizzare e salvare. Se il supporto è perso, l’implantologia offre una seconda possibilità — anche in condizioni ossee sfavorevoli. Questo articolo spiega quando preoccuparsi, cosa causa la mobilità, e dove passa il confine tra salvabile e non salvabile.
Summary (EN) — A loose tooth is a signal, not a sentence. The most common cause is periodontitis, which silently destroys the supporting bone. If caught early, the tooth can be stabilized and saved. If support is lost, implant dentistry offers a second chance — even in unfavorable bone conditions. This article explains when to worry, what causes mobility, and where the line falls between salvageable and not.
Quel dente che si muove
Succede così. Stai mangiando, o passi la lingua sui denti prima di dormire, e lo senti: un dente che oscilla. Poco. Ma abbastanza da farti preoccupare.
La prima reazione è il panico. La seconda è Google. La terza — se sei fortunato — è chiamare qualcuno che sappia davvero cosa sta succedendo.
Questo articolo esiste per il momento tra la seconda e la terza reazione. Per darti informazioni solide, scritte da chi se ne intende, prima che tu prenda decisioni basate su forum o paure.
Perché un dente diventa mobile
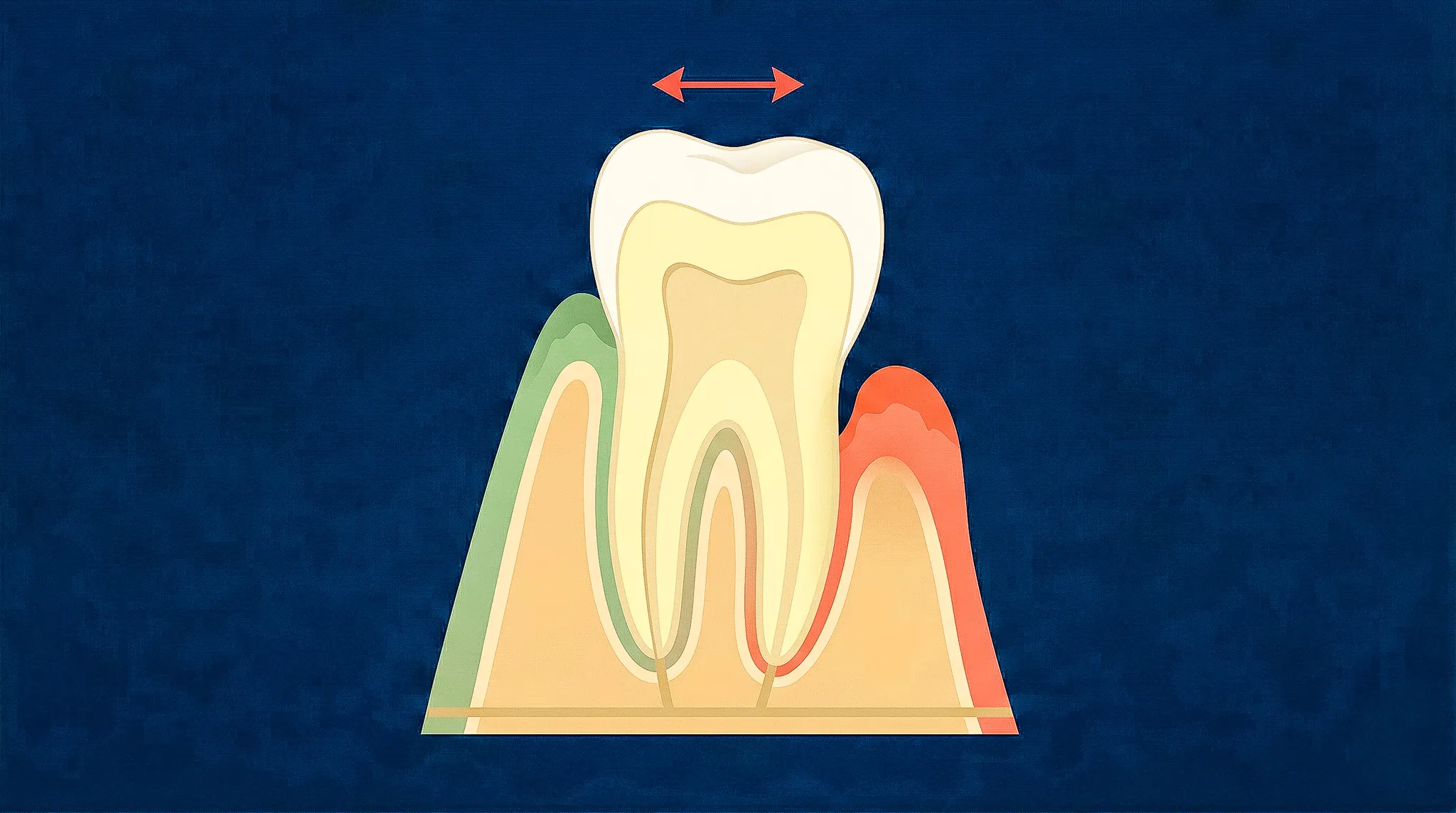
Il dente non è saldato all’osso. È sospeso in un’amaca, una fitta rete di fibre — il legamento parodontale — che lo ancora all’osso alveolare. Questa struttura è viva, si adatta, si rigenera. Ma ha un limite.
La parodontite è la causa numero uno. L’infiammazione cronica, alimentata dai batteri del biofilm sottogengivale, attiva gli osteoclasti — le cellule che riassorbono l’osso. L’osso scende, il supporto diminuisce, il dente inizia a muoversi. Il processo è lento, silenzioso, e quasi sempre indolore fino agli stadi avanzati. La piorrea — come la chiamano ancora molti pazienti — è esattamente questo.
Il trauma occlusale è il secondo grande responsabile. Quando un dente riceve forze eccessive — per un’otturazione alta, un contatto prematuro, o una malposizione — il legamento parodontale si allarga per adattarsi. Il dente diventa più mobile. Se il parodonto è sano, la mobilità è reversibile una volta eliminata la causa. Ma se c’è già perdita ossea da parodontite, il trauma occlusale diventa un acceleratore: è quello che chiamiamo trauma occlusale secondario (Fan & Caton, 2018).
Tuttavia, in assenza di infezione microbica, il trauma occusale non può causare alcun danno. È stato dimostrato ripetutamente da decine di studi.
Il bruxismo merita un discorso a parte. Chi serra o digrigna i denti genera forze enormi — fino a dieci volte quelle della masticazione normale — per ore, di notte, senza controllo cosciente. Il danno è cumulativo: usura dello smalto, fratture radicolari, e sì, mobilità. Se il bruxista ha anche la parodontite, la combinazione è devastante.
La gravidanza. L’aumento di progesterone (fino a trenta volte i livelli normali) e di estrogeni (fino a dieci volte) rilassa il legamento parodontale e aumenta la permeabilità vascolare gengivale (Peruga et al., 2023). Il risultato è una mobilità transitoria che si risolve dopo il parto. Ma attenzione: se sotto c’è una parodontite non diagnosticata, la gravidanza la peggiora.
Il trauma diretto — una caduta, un colpo — può causare mobilità acuta per danno al legamento o frattura radicolare. In questo caso il quadro è diverso e richiede una valutazione immediata.
Quanto si muove: la classificazione
Non tutte le mobilità sono uguali. Il sistema che usiamo in clinica è la classificazione di Miller, ancora oggi il riferimento più diffuso:
Grado 0 — Mobilità fisiologica. Il dente si muove meno di 0,2 mm. È normale. Tutti i denti hanno un minimo gioco.
Grado 1 — Mobilità lieve. Il dente si sposta tra 0,2 e 1 mm in senso orizzontale (vestibolo-linguale). Il paziente spesso non se ne accorge.
Grado 2 — Mobilità moderata. Lo spostamento supera 1 mm, anche in senso mesio-distale. Il paziente lo sente.
Grado 3 — Mobilità grave. Il dente si muove in tutte le direzioni, inclusa quella verticale — si abbassa nel suo alveolo. È il grado che spaventa di più, e a ragione.
La correlazione tra mobilità e gravità della malattia parodontale è forte: la mobilità secondo Miller correla con la perdita di attacco clinico con un coefficiente di 0,92 (Gupta et al., 2019). Non è un numero astratto. Significa che la mobilità che senti con le dita racconta, con buona approssimazione, quanta struttura di supporto hai perso.
Cosa si può ancora fare
Qui sta il punto che cambia tutto: la mobilità non è una sentenza. È un segnale. E il segnale ha un significato diverso a seconda del grado e della causa.
Se la causa è il trauma occlusale su parodonto sano, basta rimuovere l’interferenza — aggiustamento occlusale, rifacimento di un restauro alto, bite per il bruxismo. La mobilità regredisce.
Se la causa è la parodontite, il trattamento è la terapia parodontale. Il primo passo è sempre non chirurgico: scaling, root planing, istruzioni di igiene, controllo dei fattori di rischio. I risultati possono sorprendere. Chatzopoulos et al. (2025) hanno dimostrato in uno studio retrospettivo su larga scala che la terapia parodontale non chirurgica riduce significativamente la mobilità dentale, con un effetto proporzionale alla gravità iniziale. I denti con mobilità di grado 2 mostravano il miglioramento più marcato.
Se la risposta non chirurgica non basta, si passa alla chirurgia — rigenerativa nelle lesioni infraossee, resettiva dove la rigenerazione non è indicata.
Lo splintaggio — collegare i denti mobili tra loro con una fibra composita — è un’opzione per stabilizzare denti che rispondono alla terapia ma mantengono una mobilità residua. L’evidenza non è univoca: una revisione sistematica recente (Karcgc et al., 2022) mostra che lo splintaggio non migliora la sopravvivenza a lungo termine in modo statisticamente significativo, ma in clinica resta uno strumento utile per il comfort del paziente e la distribuzione delle forze occlusali.
Quando è troppo tardi
Ecco la domanda vera. Quella che il paziente non fa, ma pensa.
La mobilità di grado 3 — il dente che si muove anche verticalmente — indica quasi sempre una perdita di supporto osseo tale da rendere la prognosi sfavorevole. Peditto et al. (2024), in una revisione sistematica e meta-analisi con follow-up minimo di 10 anni, hanno calcolato che i denti mobili hanno un rischio di estrazione quasi triplo rispetto ai denti stabili (HR: 2,85; IC 95%: 1,88–4,32). E il rischio cresce proporzionalmente al grado di mobilità.
Ma “troppo tardi per il dente” non significa “troppo tardi per te”. Significa che il percorso cambia: dall’conservazione si passa alla sostituzione.
L’estrazione (solo dei denti non conservabili) viene seguita dalla riabilitazione implantare. E qui entra in gioco una questione che conosco bene: spesso il paziente con parodontite avanzata ha un osso residuo ridotto — esattamente la condizione che molti considerano un ostacolo all’impianto. Ma l’espansione crestale permette di inserire impianti anche in creste sottili, senza ricorrere a innesti ossei da siti donatori. L’osso del paziente viene espanso, non aggiunto. È una filosofia diversa.
Il tempo è il fattore
Quello che fa la differenza tra un dente salvato e un dente perso è quasi sempre il tempo. Non la tecnica, non il materiale, non il costo. Il tempo.
La parodontite è una malattia cronica che progredisce se non trattata. Ogni mese di ritardo è osso che se ne va — e l’osso perso non torna da solo. Il riassorbimento segue regole biologiche precise che non aspettano le nostre decisioni.
La classificazione parodontale del 2017 ha introdotto il concetto di staging e grading proprio per questo: non basta sapere quanta struttura hai perso (staging), serve sapere quanto velocemente la stai perdendo (grading). Un paziente giovane, fumatore, con diabete non compensato e mobilità di grado 2 ha una prognosi completamente diversa da un sessantenne sano con lo stesso grado di mobilità.
Cosa puoi fare tu, adesso
Se senti un dente che si muove, non aspettare che smetta. Non smetterà.
Prenota una visita da un parodontologo. Non un controllo generico — una visita parodontale con sondaggio completo, radiografie e valutazione della mobilità. La diagnosi parodontale è il primo atto terapeutico.
Se hai le gengive che sanguinano quando lavi i denti, quello è il segnale che precede la mobilità. Intervieni prima.
Se stringi i denti di notte, parlane col tuo dentista. Un bite può proteggere il parodonto da forze che da solo non puoi controllare.
E se ti dicono che il dente è da togliere, chiedi cosa viene dopo. Perché dopo non è il vuoto. È un piano implantare.
Domande Frequenti (FAQ)
Un dente che si muove è sempre da estrarre?
No. La mobilità di grado 1 e spesso di grado 2 è trattabile con la terapia parodontale. Solo la mobilità di grado 3 — con spostamento anche in senso verticale — indica in genere una prognosi sfavorevole per la conservazione del dente.
Quali sono le cause principali di un dente che si muove?
La causa più frequente è la parodontite, che distrugge l’osso di supporto. Altre cause includono il trauma occlusale, il bruxismo, un trauma diretto e le variazioni ormonali in gravidanza.
La mobilità dentale in gravidanza è permanente?
No. L’aumento di progesterone ed estrogeni rilassa il legamento parodontale e può causare una mobilità transitoria che si risolve dopo il parto, a condizione che non ci sia parodontite sottostante.
Cosa fa il parodontologo per un dente mobile?
Il primo passo è la terapia parodontale non chirurgica — rimozione del tartaro sopra e sotto-gengivale, levigatura radicolare, controllo dell’infiammazione. Se necessario, segue la chirurgia rigenerativa o resettiva. In alcuni casi si ricorre allo splintaggio per stabilizzare il dente.
Se il dente non si può salvare, cosa succede dopo?
L’estrazione viene seguita dalla riabilitazione implantare. Nei casi con grave deficit osseo, tecniche come l’espansione crestale permettono di inserire impianti anche dove l’osso sembra insufficiente.
Il dente mobile fa sempre male?
No. La parodontite è spesso indolore fino agli stadi avanzati. Molti pazienti scoprono la mobilità per caso — mangiando, o toccando il dente con la lingua. L’assenza di dolore non significa assenza di problema.
Riferimenti
- Fan, J., & Caton, J. G. (2018). Occlusal trauma and excessive occlusal forces: Narrative review, case definitions, and diagnostic considerations. Journal of clinical periodontology, 45 Suppl 20, S199–S206. https://pubmed.ncbi.nlm.nih.gov/29926498/
- Peditto M, Rupe C, Gambino G, Di Martino M, Barbato L, Cairo F, Oteri G, Cavalcanti R. Influence of mobility on the long-term risk of tooth extraction/loss in periodontitis patients. A systematic review and meta-analysis. J Periodontal Res. 2024 Dec;59(6):1047-1061. Epub 2024 May 20. PMID: 38766764. https://pubmed.ncbi.nlm.nih.gov/38766764/.
- Chatzopoulos GS, Wolff LF. Change in tooth mobility following non-surgical periodontal therapy: A retrospective cohort study of clinical outcomes. J Periodontol. 2026 Jan 19. doi: 10.1002/jper.70046. Epub ahead of print. PMID: 41553866. https://pubmed.ncbi.nlm.nih.gov/41553866/
- Peruga M, Piwnik J, Lis J. The Impact of Progesterone and Estrogen on the Tooth Mobility. Medicina (Kaunas). 2023 Jan 29;59(2):258. doi: 10.3390/medicina59020258. PMID: 36837459; PMCID: PMC9965278. https://pubmed.ncbi.nlm.nih.gov/36837459/
- Wu CP, Tu YK, Lu SL, Chang JH, Lu HK. Quantitative analysis of Miller mobility index for the diagnosis of moderate to severe periodontitis - A cross-sectional study. J Dent Sci. 2018 Mar;13(1):43-47. doi: 10.1016/j.jds.2017.11.001. Epub 2018 Feb 3. PMID: 30895093; PMCID: PMC6388838. https://pubmed.ncbi.nlm.nih.gov/30895093/
- Tonetti MS, Greenwell H, Kornman KS. Staging and grading of periodontitis: Framework and proposal of a new classification and case definition. J Periodontol. 2018 Jun;89 Suppl 1:S159-S172. doi: 10.1002/JPER.18-0006. Erratum in: J Periodontol. 2018 Dec;89(12):1475. doi: 10.1002/jper.10239. PMID: 29926952. https://pubmed.ncbi.nlm.nih.gov/29926952/
- Dommisch H, Walter C, Difloe-Geisert JC, Gintaute A, Jepsen S, Zitzmann NU. Efficacy of tooth splinting and occlusal adjustment in patients with periodontitis exhibiting masticatory dysfunction: A systematic review. J Clin Periodontol. 2022 Jun;49 Suppl 24:149-166. doi: 10.1111/jcpe.13563. Epub 2021 Dec 1. PMID: 34854115. https://pubmed.ncbi.nlm.nih.gov/34854115/
Hai bisogno di un parere?
Prenota una visita nello studio del Dr. Bruschi a Frosinone. Prima visita con diagnosi completa e piano di trattamento personalizzato.
Stai valutando un impianto dentale?
Ho scritto una guida in 8 capitoli che spiega tutto quello che un paziente dovrebbe sapere prima di sedersi in poltrona. Niente marketing — solo fatti, casi studio e una checklist per fare le domande giuste.
Scarica la guidaResta aggiornato
Nuovi articoli su parodontologia, implantologia e chirurgia orale — nella tua casella email.
Commenti
Caricamento commenti...
Lascia un commento