Ossa con gli Alveoli: Anatomia, Funzione e Cosa Succede Quando Perdi un Dente
In breve — Le ossa con gli alveoli sono mascella e mandibola. Gli alveoli sono cavità che ospitano le radici dei denti, rivestite da un tessuto osseo specializzato — il bundle bone — che dipende dalla presenza del dente. Quando il dente viene estratto, questo osso si riassorbe. Conoscere l’anatomia alveolare è il primo passo per capire cosa succede dopo un’estrazione e perché la preservazione ossea è fondamentale prima di un impianto.
Summary (EN) — The bones containing dental alveoli are the maxilla and mandible. Alveoli are sockets that house tooth roots, lined by bundle bone — a specialized tissue functionally dependent on the tooth. Understanding alveolar anatomy is the first step toward informed decisions about extraction, preservation, and implant planning.
Tutto comincia da una domanda semplice. Quali ossa contengono gli alveoli dentali? La risposta è breve: mascella e mandibola. Due ossa, sedici alveoli ciascuna nell’adulto, trentadue denti in tutto. Ma dietro questa semplicità si nasconde un’architettura biologica di straordinaria complessità.
Gli alveoli dentali non sono semplici buchi nell’osso. Sono strutture vive, modellate dalla presenza del dente, che si riassorbono quando il dente viene perduto. Comprendere questo meccanismo cambia il modo in cui affrontiamo estrazioni, impianti e riabilitazioni protesiche.
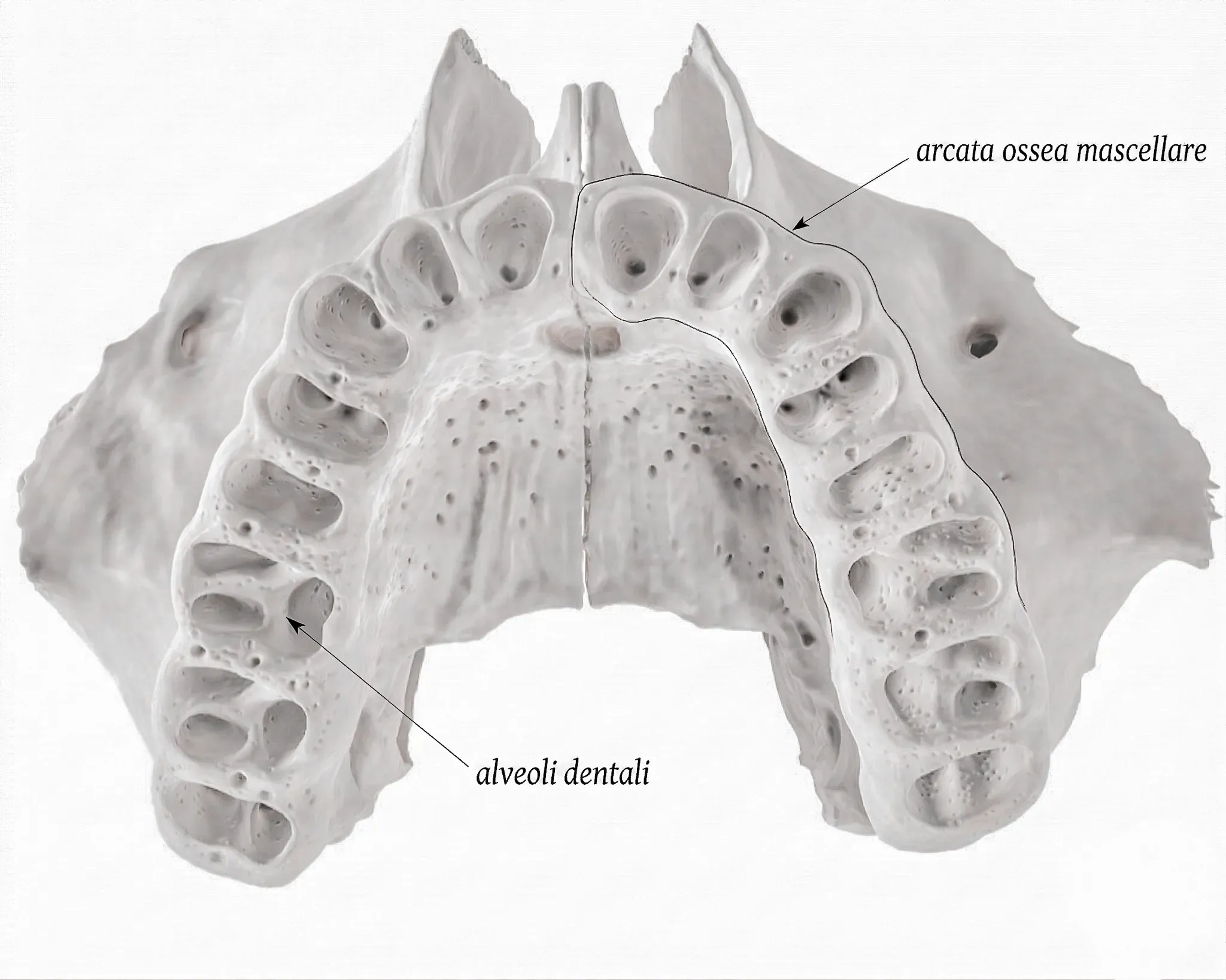
Le ossa con gli alveoli: mascella e mandibola
Le ossa che ospitano i denti appartengono al massiccio facciale. La mascella (o osso mascellare superiore) è un osso pari che forma il pavimento dell’orbita, la parete laterale delle fosse nasali e il palato duro. La mandibola è un osso impari, l’unico mobile del cranio, articolato con l’osso temporale attraverso l’articolazione temporo-mandibolare.
In entrambe queste ossa, la porzione che accoglie i denti si chiama processo alveolare. È una struttura che esiste solo in funzione dei denti: si sviluppa con la loro eruzione, si rimodella durante la vita, e si riassorbe quando i denti vengono persi.
Il processo alveolare è composto da tre strati architetturali distinti: le corticali esterne (vestibolare e palatale o linguale), l’osso spongioso intermedio con il suo reticolo trabecolare, e l’osso alveolare proprio che riveste direttamente gli alveoli. Per approfondire le implicazioni cliniche di questa struttura, ho scritto una guida dedicata all’osso alveolare proprio e le sue implicazioni in implantologia.
L’alveolo: molto più di una cavità
Ogni alveolo è una cavità conica (o multipla nei molari pluriradicolati) scavata nel processo alveolare. La sua forma ricalca esattamente quella della radice che ospita: stretta e allungata per i canini, larga e ramificata per i molari.
La parete interna dell’alveolo è rivestita dal bundle bone — l’osso alveolare proprio — una lamina di appena 0.2-0.4 mm di spessore. Questo tessuto sottile è il vero protagonista della biologia alveolare. Le fibre di Sharpey del legamento parodontale si inseriscono direttamente in esso, creando un ancoraggio biologico che tiene il dente in posizione.
Il bundle bone non possiede il sistema haversiano tipico dell’osso lamellare maturo. La sua vascolarizzazione deriva interamente dal legamento parodontale attraverso i canali di Volkmann. Per approfondire la microvascolarizzazione ossea, puoi consultare l’articolo sull’istologia interattiva del microcircolo osseo.
Questo dettaglio apparentemente accademico ha un’implicazione clinica enorme: quando il dente viene estratto, il bundle bone perde la sua unica fonte di sangue. E un tessuto senza sangue muore.
Il legamento parodontale: il ponte tra dente e osso
Tra la radice del dente e l’osso alveolare proprio si trova il legamento parodontale (PDL), uno spazio di circa 0.15-0.38 mm occupato da fibre collagene, vasi sanguigni, terminazioni nervose e cellule progenitrici.
Il legamento parodontale non è un semplice “cuscinetto”. È un tessuto connettivo specializzato che assorbe i carichi masticatori, distribuisce le forze lungo l’alveolo e nutre il bundle bone. Contiene anche cellule staminali mesenchimali capaci di differenziarsi in osteoblasti e cementoblasti, un potenziale rigenerativo che la ricerca continua a esplorare.
Quando parliamo di denti che si muovono, parliamo quasi sempre di un legamento parodontale compromesso dalla malattia parodontale. Il legamento è il primo tessuto colpito dall’infiammazione cronica, e la sua distruzione innesca il riassorbimento dell’osso di supporto.
Cosa succede all’osso quando perdi un dente
L’estrazione dentale innesca un processo biologico irreversibile. I dati scientifici sono chiari: il riassorbimento del processo alveolare raggiunge il 29-63% in larghezza e l’11-22% in altezza nei primi sei mesi (Van der Weijden et al., 2009).
Il meccanismo è orchestrato principalmente dal sistema RANKL/RANK/OPG, che regola l’attività degli osteoclasti e osteoblasti nel normale rimodellamento osseo. Dopo l’estrazione, l’equilibrio si sposta verso il riassorbimento.
La sequenza degli eventi si sviluppa in tre fasi: il bundle bone si riassorbe per primo (perde la vascolarizzazione dal legamento); l’osso spongioso si rimodella, riducendo altezza e larghezza della cresta; le corticali esterne, soprattutto la vestibolare — spesso più sottile di 1 mm nei settori anteriori — collassano.
Lo spessore della parete vestibolare è il fattore prognostico cruciale. Chappuis et al. (2017) hanno dimostrato che con pareti ≤1 mm (presenti nel 90% dei casi anteriori mascellari), la perdita verticale media raggiunge il 62%. Con pareti spesse, solo il 9%.
La classificazione Wang A1-C3 permette di quantificare preventivamente il tipo di osso e pianificare la gestione chirurgica più appropriata.
La preservazione alveolare: fermare il riassorbimento in tempo
Se il riassorbimento post-estrattivo è prevedibile, la domanda diventa: si può prevenire? La risposta è sì, almeno in parte.
Le tecniche di preservazione alveolare prevedono l’inserimento di biomateriali (xenoinnesti, alloinnesti o materiali sintetici) nell’alveolo subito dopo l’estrazione, protetti da membrane riassorbibili. L’obiettivo non è rigenerare osso, ma rallentare il riassorbimento e mantenere il volume disponibile per un futuro impianto.
I dati confermano l’efficacia di questa strategia. Barone et al. (2013) in una meta-analisi su Clinical Oral Implants Research hanno dimostrato una riduzione significativa del riassorbimento crestale negli alveoli trattati rispetto ai non trattati.
Non tutti i siti estrattivi richiedono preservazione. La decisione dipende dal piano riabilitativo e dalla qualità dell’osso residuo. Ma nei settori estetici e nei pazienti candidati a impianti, la preservazione è un investimento sul futuro.
Quando l’osso non basta: le opzioni rigenerative
Se l’alveolo si è già riassorbito — per un’estrazione non trattata, una protesi rimovibile portata per anni, o una parodontite avanzata — esistono diverse tecniche per ricostruire il volume osseo perduto.
La rigenerazione ossea guidata (GBR) utilizza membrane e biomateriali per creare lo spazio necessario alla neoformazione ossea. I deficit ossei orizzontali rispondono bene a questa tecnica, con tassi di sopravvivenza implantare superiori al 95%.
L’espansione crestale — la tecnica che ho sviluppato e perfezionato con il metodo Bonebenders — rappresenta un’alternativa biologicamente superiore in molti casi. Invece di aggiungere osso dall’esterno, l’espansione riporta indietro le lancette: allarga la cresta ossea residua e permette l’inserimento simultaneo degli impianti, sfruttando il potenziale rigenerativo del periostio e dell’osso nativo.
Per i settori posteriori mascellari, il rialzo di seno mascellare compensa il riassorbimento verticale creando nuovo osso sotto la membrana sinusale. Il mio articolo sul rialzo di seno crestale post-estrattivo descrive la tecnica nel dettaglio.
Confronto tra le tecniche: quale scegliere
La scelta della tecnica dipende da tre variabili: il tipo di difetto osseo, la sede anatomica e le aspettative del paziente.
La preservazione alveolare è la più semplice: si esegue al momento dell’estrazione, ha tempi di guarigione brevi e costi contenuti. È la prima linea di difesa.
La GBR è indicata quando il difetto è già presente e serve ricostruzione prima dell’impianto. Richiede un secondo intervento e tempi di attesa di 6-9 mesi. Ho confrontato le opzioni nell’articolo poco osso per l’impianto: è davvero così?
L’espansione crestale è la tecnica più efficiente nei deficit orizzontali: un unico intervento, impianto simultaneo, guarigione parallela. I dati confermano tassi di successo superiori al 98% nelle mani esperte.
Il rialzo di seno è specifico per il mascellare posteriore e può essere combinato con l’inserimento implantare immediato in casi selezionati.
Ossa con gli alveoli e impianti: il legame fondamentale
L’impianto dentale sostituisce la radice del dente, ma non il legamento parodontale. Non esiste bundle bone attorno a un impianto. L’osso che si forma è diverso: privo di fibre di Sharpey, con una vascolarizzazione autonoma e un’interfaccia diretta titanio-osso chiamata osteointegrazione.
Questo significa che la stabilità primaria dell’impianto dipende interamente dalla quantità e qualità dell’osso disponibile al momento dell’inserimento. L’osso alveolare residuo, la densità della spongiosa e lo spessore delle corticali determinano il protocollo chirurgico: dalla scelta del torque alla possibilità di un carico immediato.
Per chi ha perso osso e si chiede se un impianto sia ancora possibile, la risposta è quasi sempre sì. Le tecniche moderne permettono di riabilitare situazioni che vent’anni fa sarebbero state considerate impossibili. Ne parlo nell’articolo sulla storia di un impianto che ha funzionato per 17 anni.
Riferimenti bibliografici
- Araújo MG, Lindhe J. Dimensional ridge alterations following tooth extraction. An experimental study in the dog. J Clin Periodontol. 2005 Feb;32(2):212-8. doi: 10.1111/j.1600-051X.2005.00642.x. PMID: 15691354. [https://pubmed.ncbi.nlm.nih.gov/15691354/]
- Van der Weijden F, Dell’Acqua F, Slot DE. Alveolar bone dimensional changes of post-extraction sockets in humans: a systematic review. J Clin Periodontol. 2009 Dec;36(12):1048-58. doi: 10.1111/j.1600-051X.2009.01482.x. PMID: 19929956. [https://pubmed.ncbi.nlm.nih.gov/19929956/]
- Chappuis V, Engel O, Reyes M, Shahim K, Nolte LP, Buser D. Ridge alterations post-extraction in the esthetic zone: a 3D analysis with CBCT. J Dent Res. 2013 Dec;92(12 Suppl):195S-201S. doi: 10.1177/0022034513506713. Epub 2013 Oct 24. PMID: 24158340; PMCID: PMC3860068. [https://pubmed.ncbi.nlm.nih.gov/24158340/]
- Barone A, Ricci M, Tonelli P, Santini S, Covani U. Tissue changes of extraction sockets in humans: a comparison of spontaneous healing vs. ridge preservation with secondary soft tissue healing. Clin Oral Implants Res. 2013 Nov;24(11):1231-7. doi: 10.1111/j.1600-0501.2012.02535.x. Epub 2012 Jul 12. PMID: 22784417. [https://pubmed.ncbi.nlm.nih.gov/22784417/]
- Schropp L, Wenzel A, Kostopoulos L, Karring T. Bone healing and soft tissue contour changes following single-tooth extraction: a clinical and radiographic 12-month prospective study. Int J Periodontics Restorative Dent. 2003 Aug;23(4):313-23. PMID: 12956475. [https://pubmed.ncbi.nlm.nih.gov/12956475/]
Cerchi uno specialista?
Implantologia a Frosinone →Impianti dentali, carico immediato e rigenerazione ossea
Hai bisogno di un parere?
Prenota una visita nello studio del Dr. Bruschi a Frosinone. Prima visita con diagnosi completa e piano di trattamento personalizzato.
Stai valutando un impianto dentale?
Ho scritto una guida in 8 capitoli che spiega tutto quello che un paziente dovrebbe sapere prima di sedersi in poltrona. Niente marketing — solo fatti, casi studio e una checklist per fare le domande giuste.
Scarica la guidaResta aggiornato
Nuovi articoli su parodontologia, implantologia e chirurgia orale — nella tua casella email.
Commenti
Caricamento commenti...
Lascia un commento