Espansione osteo-mucosa in 4.6: dal difetto severo alla corona definitiva
Read in English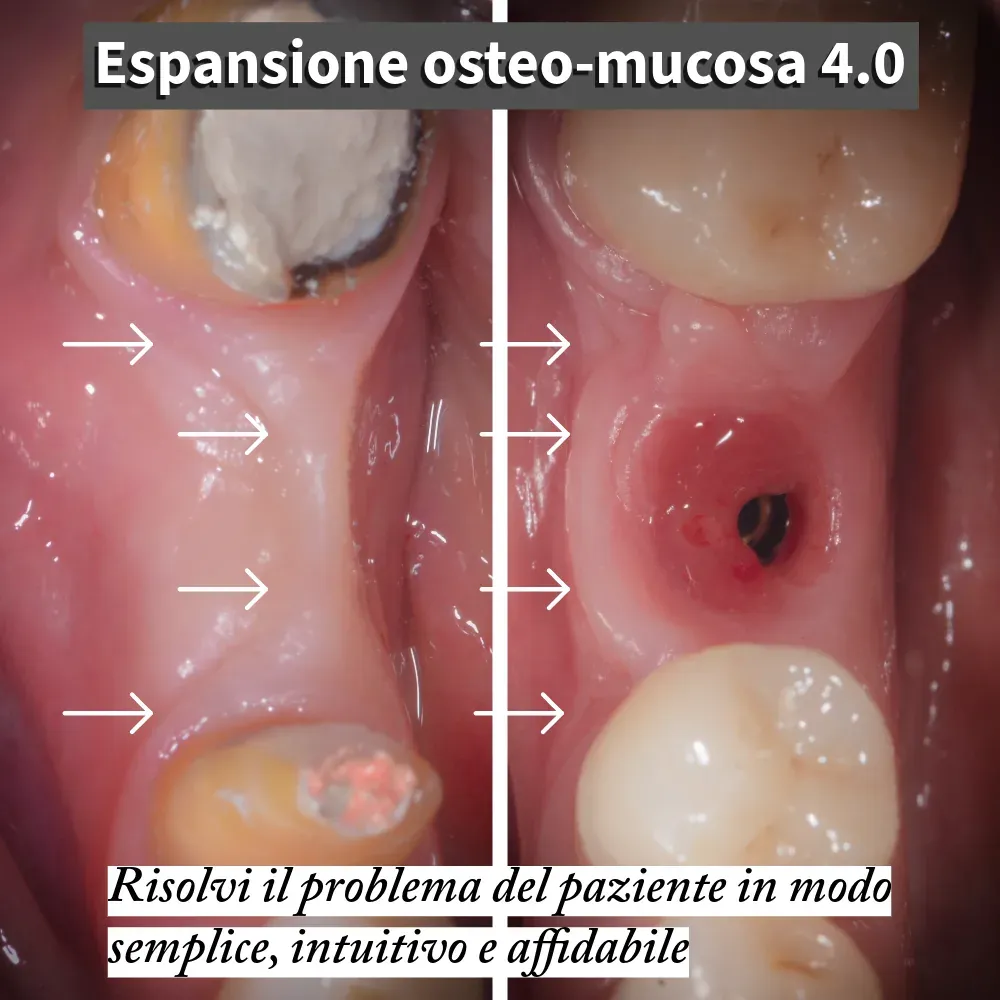
In breve — Paziente con ponte di lunga data in zona 4.6 e difetto severo combinato: cresta sottile e concava più mucosa cheratinizzata quasi assente. Con l’espansione osteo-mucosa (Bonebending 4.0), osso e tessuti molli vengono ricostruiti contemporaneamente in una sola seduta chirurgica. Impianto inserito nella stessa seduta, senza innesti né membrane. A tre mesi, la corona definitiva avvitata in zirconia è in funzione, con un’ampia banda di mucosa cheratinizzata neoformata.
Summary (EN) — A patient with a long-standing bridge at site 4.6 presents with a severe combined defect: thin concave ridge plus almost absent keratinised mucosa. With osteo-mucosal expansion (Bonebending 4.0), bone and soft tissue are rebuilt simultaneously in one surgical session. Implant placed in the same session, no graft, no membrane. At three months, the screw-retained zirconia crown is in function, with a wide band of newly regenerated keratinised mucosa.
Situazione iniziale
Il paziente si presenta con un’edentulia singola in zona 4.6 (primo molare inferiore destro) con quadro localmente complesso: la cresta è concava in senso vestibolo-linguale, la dimensione orizzontale è insufficiente per il posizionamento implantare convenzionale, e — punto altrettanto importante — la gengiva cheratinizzata è quasi assente in corrispondenza del sito edentulo, con la mucosa alveolare che risale fino alla cresta.
Aveva portato per oltre dieci anni un ponte, che aveva salvaguardato funzione ed estetica. Tuttavia, a causa del difetto anatomico sottostante, il ponte era stato da sempre ricettacolo di cibo e fonte di malessere e alitosi per il paziente.
Ipoteticamente, sarebbe stato anche possibile rifare il ponte previo innesto connettivale.
Ma se si opta per la chirurgia, è preferibile andare fino in fondo e completare l’opera. Con il paziente, abbiamo scelto impianto con rigenerazione del difetto e corone singole.
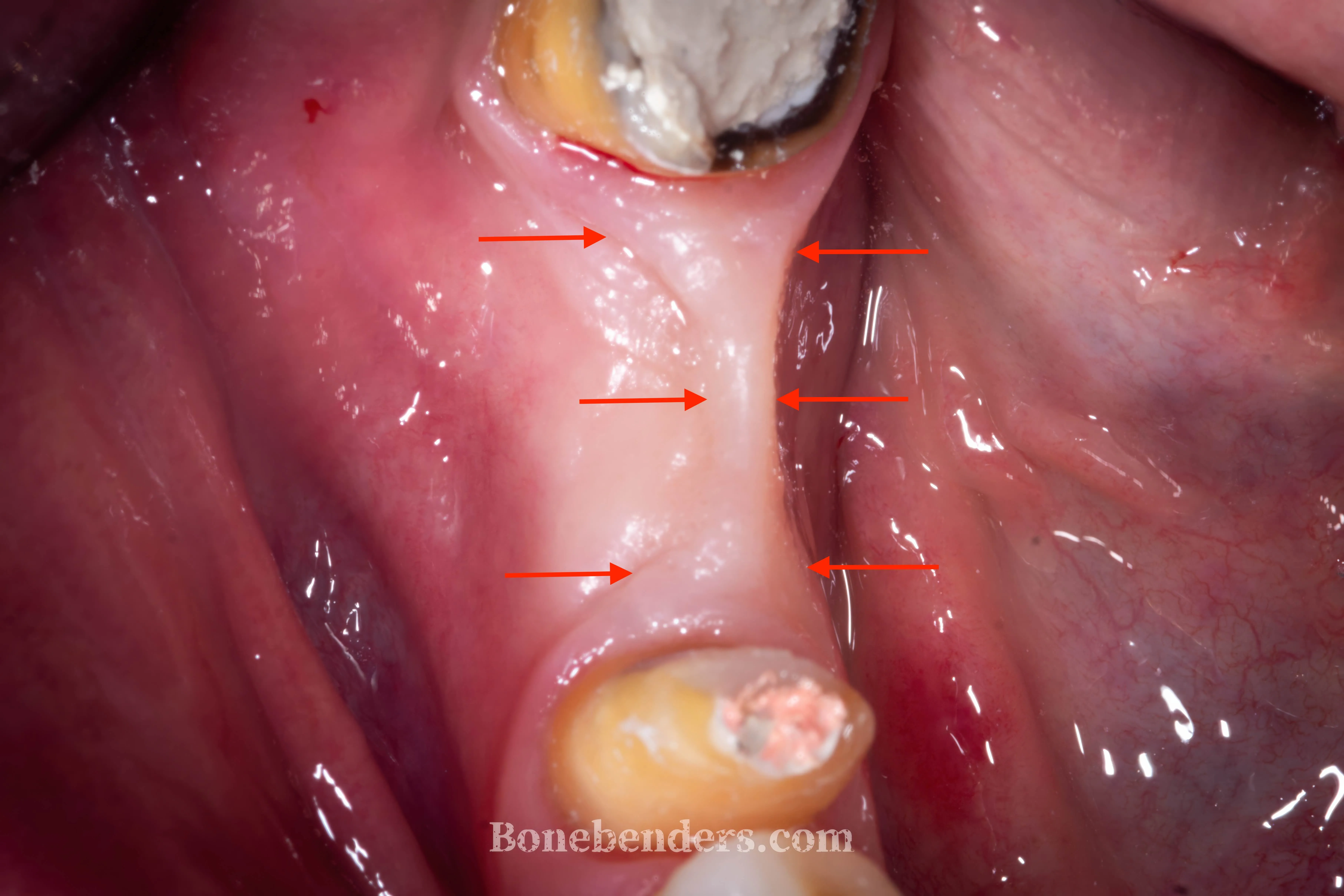
Immagine pre-operatoria
Le frecce nella foto pre-operatoria evidenziano i bordi del difetto osteo-mucoso: una doppia carenza, sia ossea sia gengivale, che storicamente avrebbe richiesto un percorso più complesso (rigenerazione ossea guidata con chiusura per prima intenzione + chirurgia muco-gengivale separata).
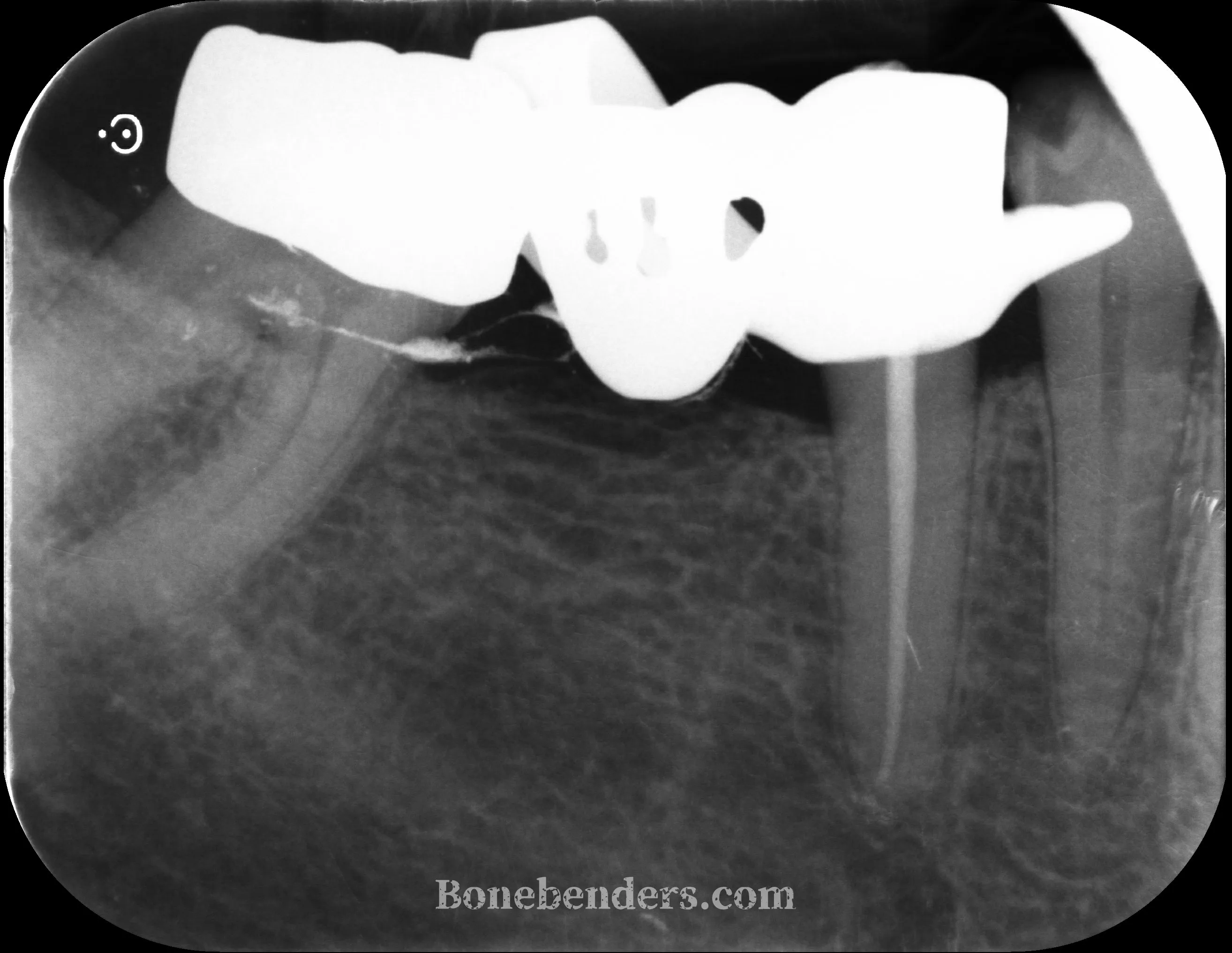
Rx periapicale pre-operatoria, durante il trattamento endodontico
Piano di trattamento
In zona molare inferiore le scelte chirurgiche pesano sia sul risultato funzionale (carico masticatorio elevato) sia sui tempi totali di riabilitazione.
Si tratta di una delle zone più difficili in assoluto. È forse qui più che in altre zone che la meccanica del riassorbimento osseo colpisce con maggiore ferocia, probabilmente per la dinamica del movimento mandibolare. Infatti, le forze cinematiche torsionali sembrano influire sul rimodellamento post-estrattivo a causa del cambiamento nel modulo di Young della struttura scheletrica.
In questo caso, come in tanti altri simili, si imposta il solito percorso rigenerativo in seduta unica, con qualche rifinitura successiva:
- Espansione osteo-mucosa (Bonebending 4.0) — la tecnica preserva periostio e cheratinizzata, lavorando contestualmente su osso e tessuti molli. In un colpo solo, spostando l’osso si rigenera anche la mucosa cheratinizzata.
- Inserimento implantare simultaneo sfruttando lo spessore guadagnato dall’espansione.
- Vite tappo e tessuti appena accostati senza tensione — niente membrana, niente innesto eterologo.
- Guarigione per seconda intenzione del gap osteo-mucoso: l’osso si rigenera nello spazio creato, la cheratinizzata cresce dai bordi del lembo a spessore parziale.
- Inserimento: della transmucosa di guarigione a osteointegrazione avvenuta, con ulteriore guadagno di mucosa cheratinizzata, sempre grazie alla guarigione per seconda intenzione.
- Carico protesico differito dopo l’osteointegrazione, con corona definitiva in zirconia avvitata.
Intervento
L’incisione segue il disegno del lembo a spessore parziale: si scolla solo il connettivo profondo, lasciando parte di esso con periostio adeso all’osso. Questa scelta è cruciale — è il periostio (o, meglio, il connettivo adeso all’osso) il principale responsabile della vascolarizzazione e della conservazione del bundle bone e della rigenerazione ossea nello spazio vuoto creato dall’espansione.
L’osteotomia longitudinale viene eseguita con strumenti calibrati, alternati a frese, e l’espansione laterale procede progressivamente e rapidamente fino a raggiungere lo spessore compatibile con il diametro implantare scelto.
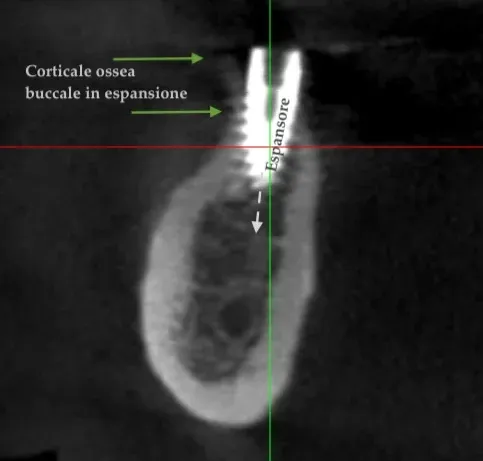
Sezione CBCT con espansore in posizione: la corticale ossea buccale, coperta dal connettivo mantenuto grazie al lembo a spessore parziale, si flette verso l’esterno mantenendo integrità strutturale
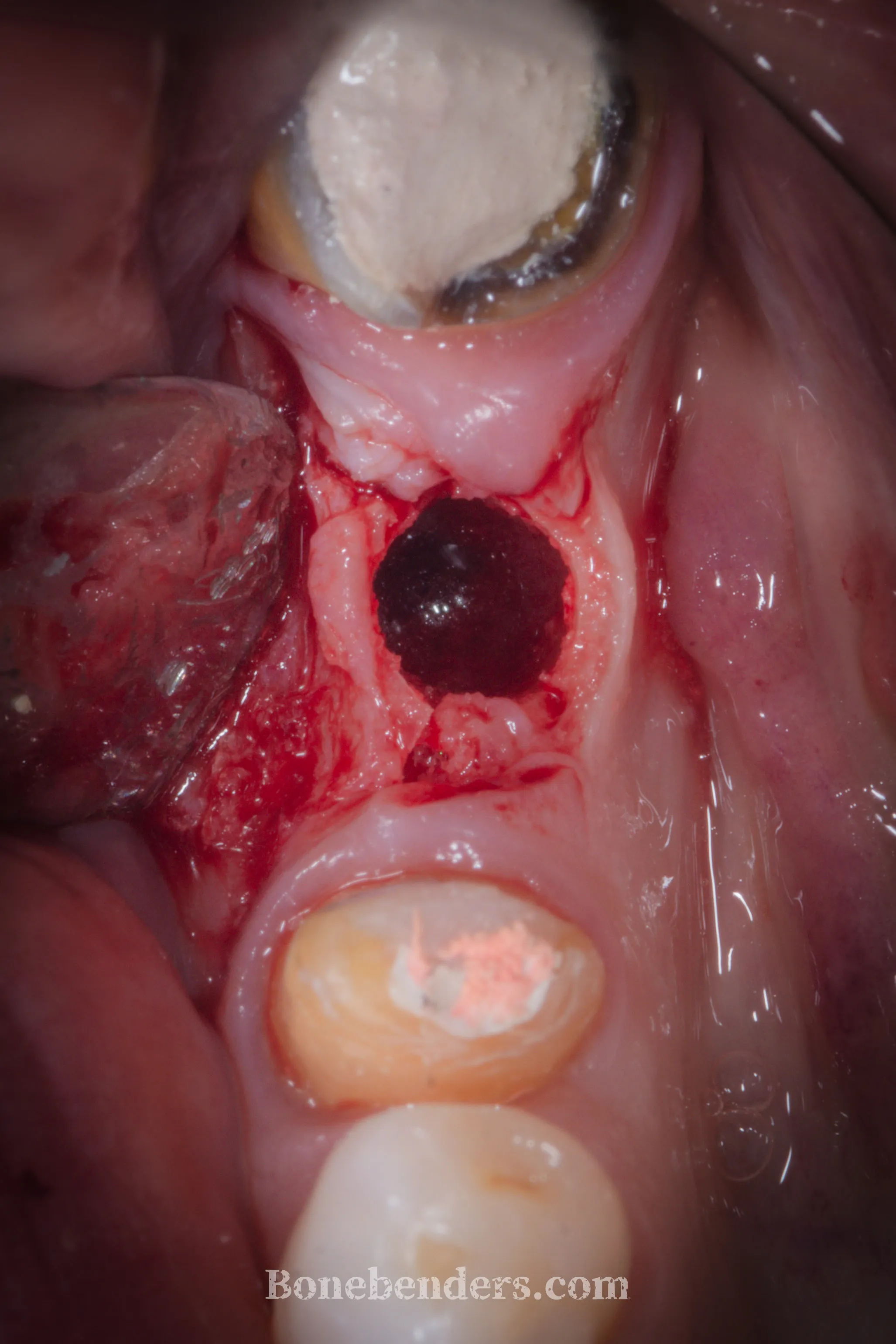
Sito chirurgico dopo la finalizzazione dell’osteotomia con la sequenza di espansori. Il sanguinamento attivo dall’osso testimonia la vitalità del tessuto, anche grazie alla conservazione della vascolarizzazione sovraperiostea.
Espansione progressiva con strumenti calibrati. La cresta è stata ampliata senza lacerare il periostio. L’inserimento dell’impianto diametro 5mm espande anche la corticale linguale, senza fratturarla.
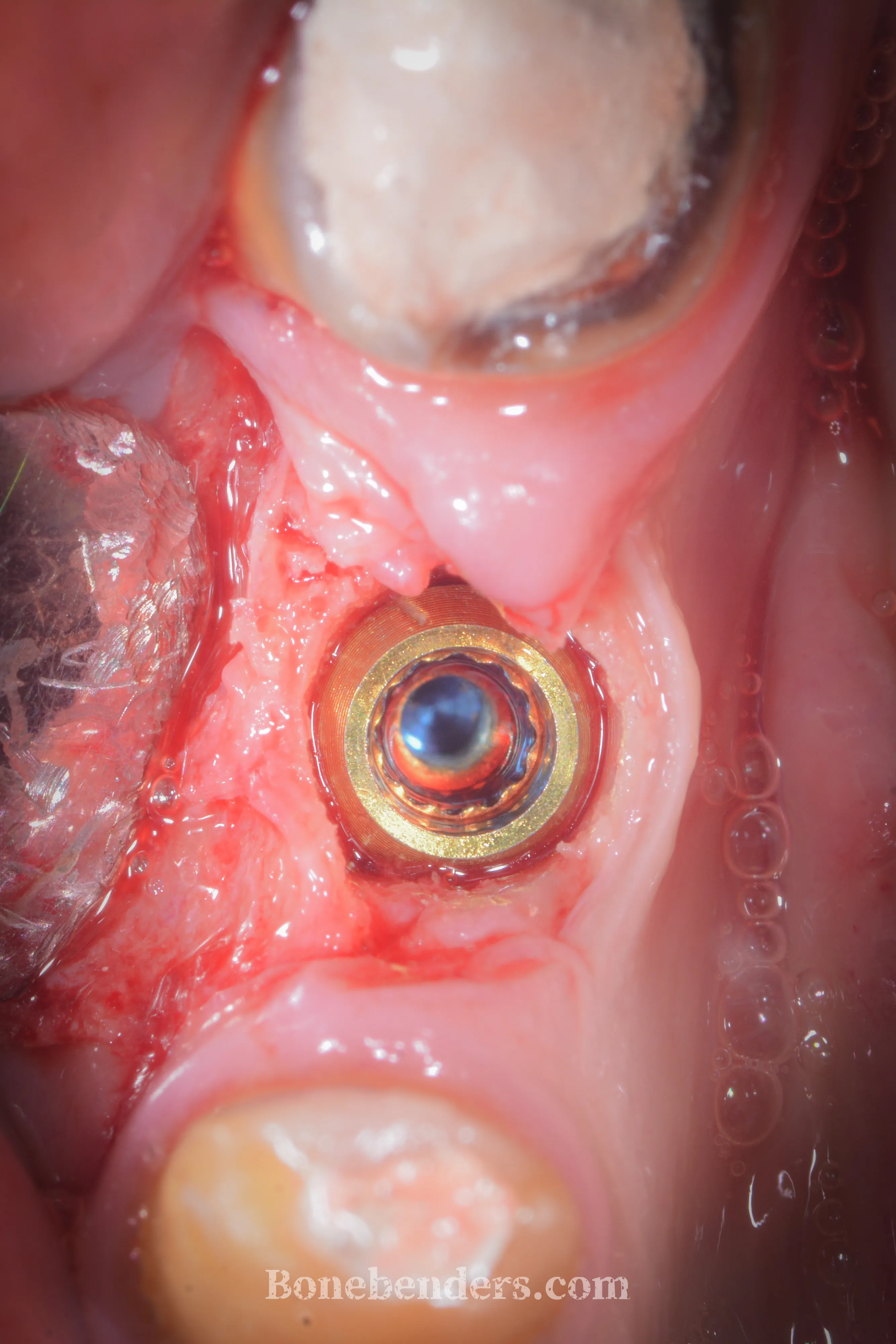
L’impianto viene posizionato nel sito espanso con eccezionale stabilità primaria — un punto che spesso sfugge, più per ragioni concettuali che logiche — e si applica una vite tappo. Nessun innesto eterologo, nessuna membrana — il gap residuo guarisce per seconda intenzione, sfruttando il coagulo come scaffold biologico naturale.
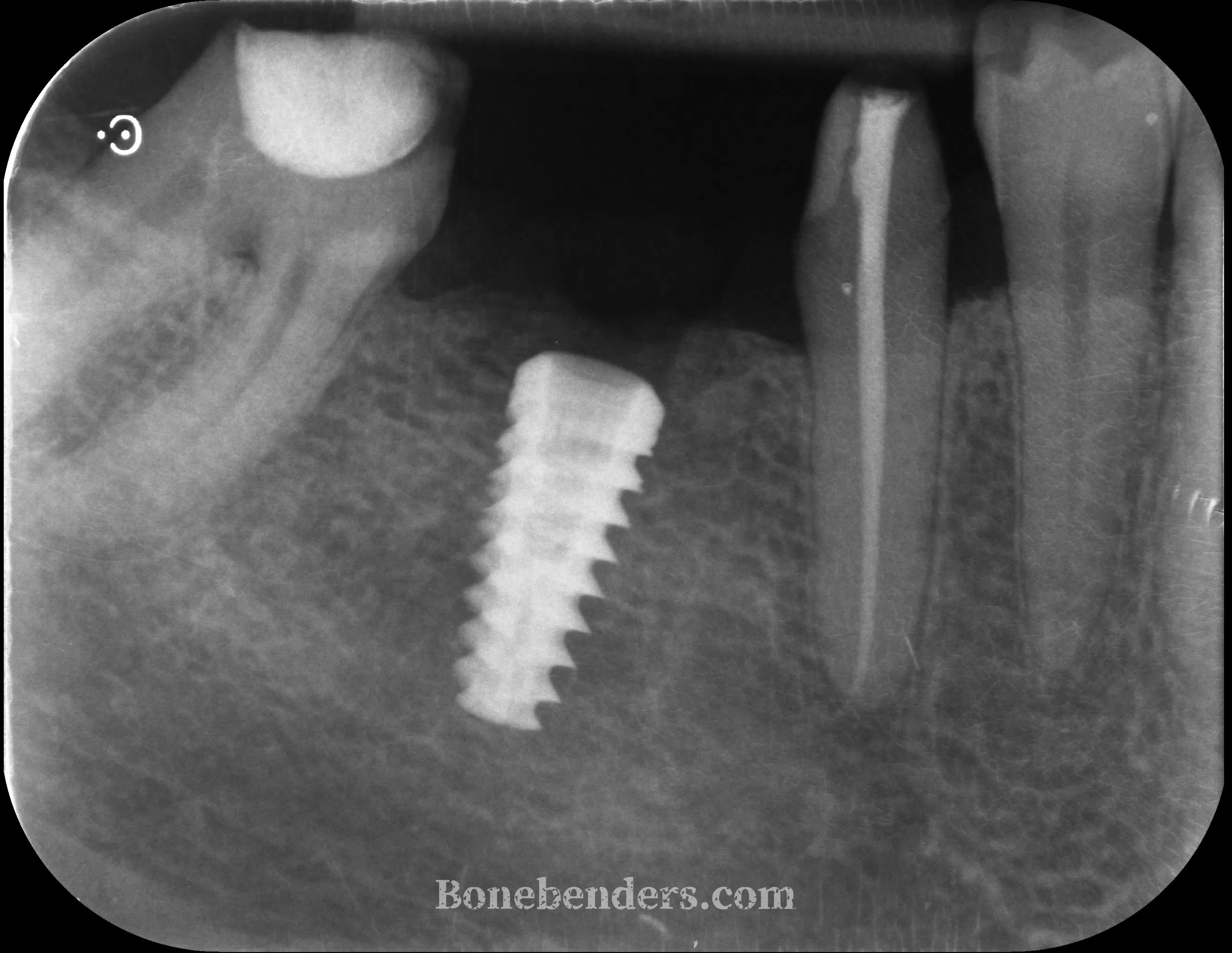
La radiografia periapicale di controllo post-operatorio conferma il corretto posizionamento dell’impianto.
La vite di guarigione transmucosale viene applicata a osteointegrazione avvenuta per guadagnare ulteriore mucosa cheratinizzata. La guarigione classica sommersa è più favorevole da questo punto di vista.
Nelle foto che seguono, si nota l’imponente rigenerazione osteomucosa. Il tessuto cheratinizzato, quasi inesistente all’inizio, sembra quasi “in eccesso”. E tutto senza innesti, grazie alla guarigione per seconda intenzione.
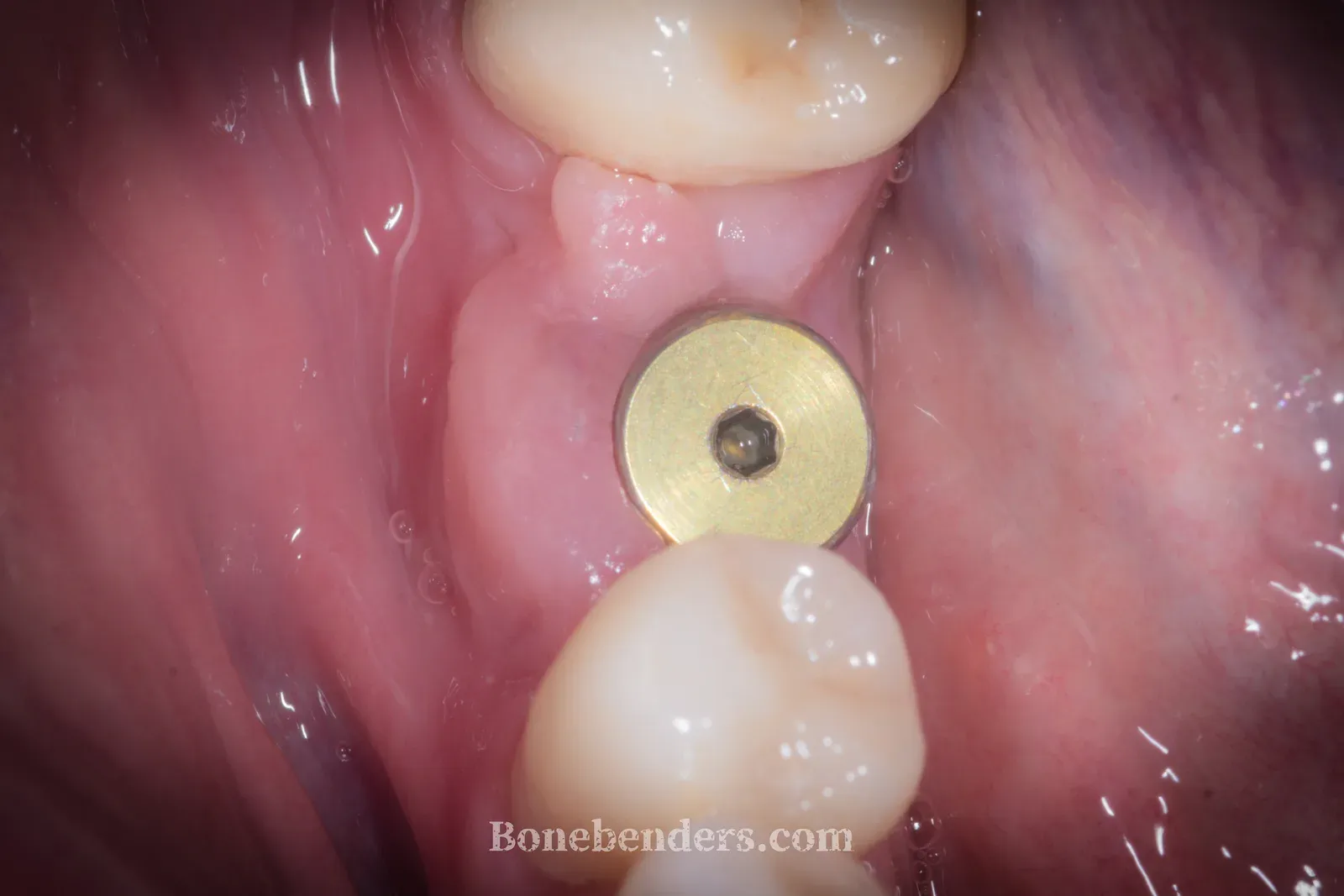
Impianto con vite di guarigione transmucosale. La doppia guarigione per seconda intenzione ha generato un volume imponente di mucosa cheratinizzata, che prima di operare era, sostanzialmente, inesistente.
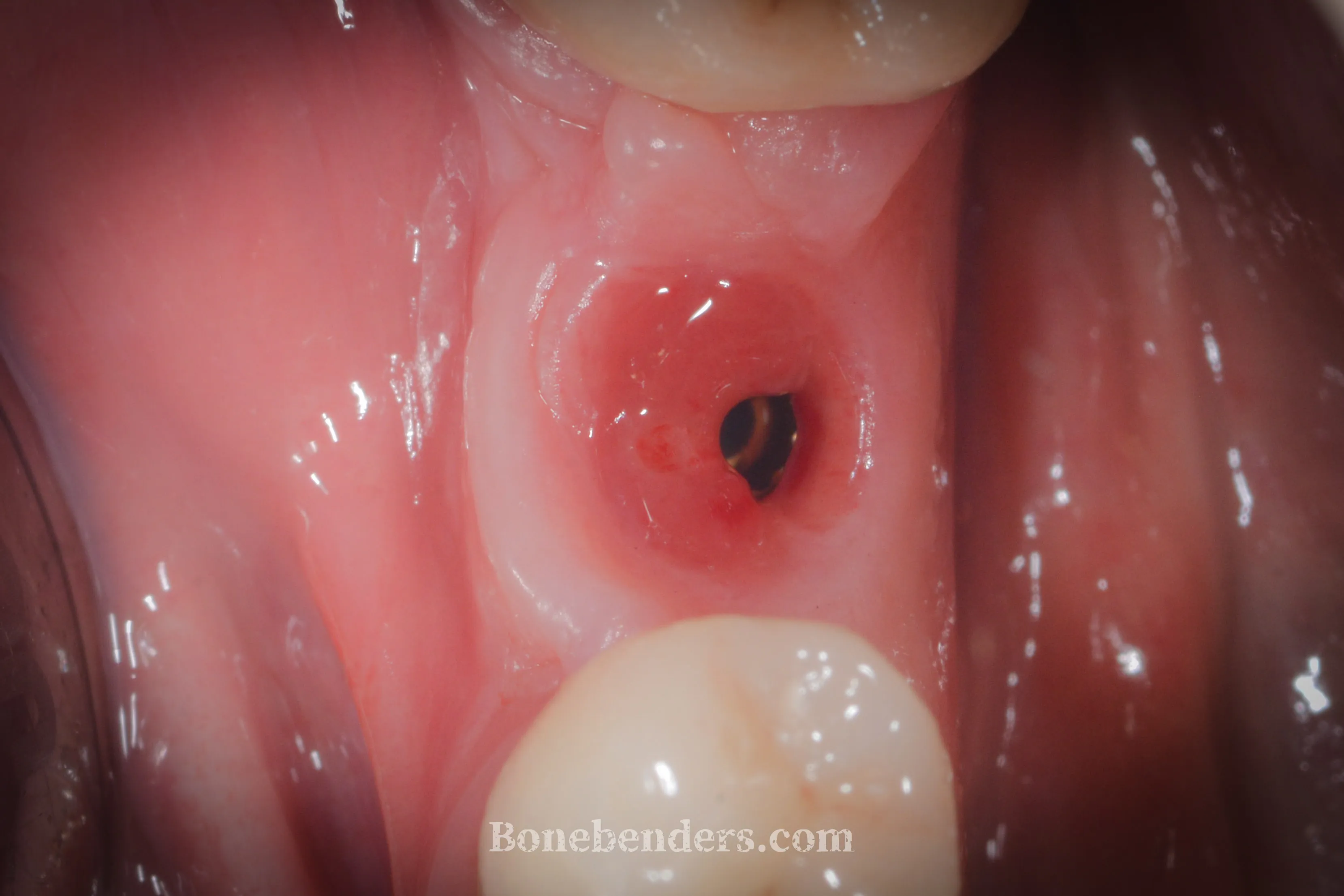
I volumi della mucosa cheratinizzata perimplantare prima della consegna della corona definitiva in zirconia.
Risultato
A tre mesi dall’inserimento, la corona definitiva avvitata in zona 4.6 è in funzione. L’osteointegrazione iniziale è completa, i livelli ossei radiografici sono stabili attorno all’impianto, e i tessuti molli mostrano un’integrazione estetica e funzionale completa: gengiva sana, festonata e dello stesso colore di quella dei denti adiacenti, con una banda di cheratinizzata sufficiente a garantire la stabilità peri-implantare nel tempo.
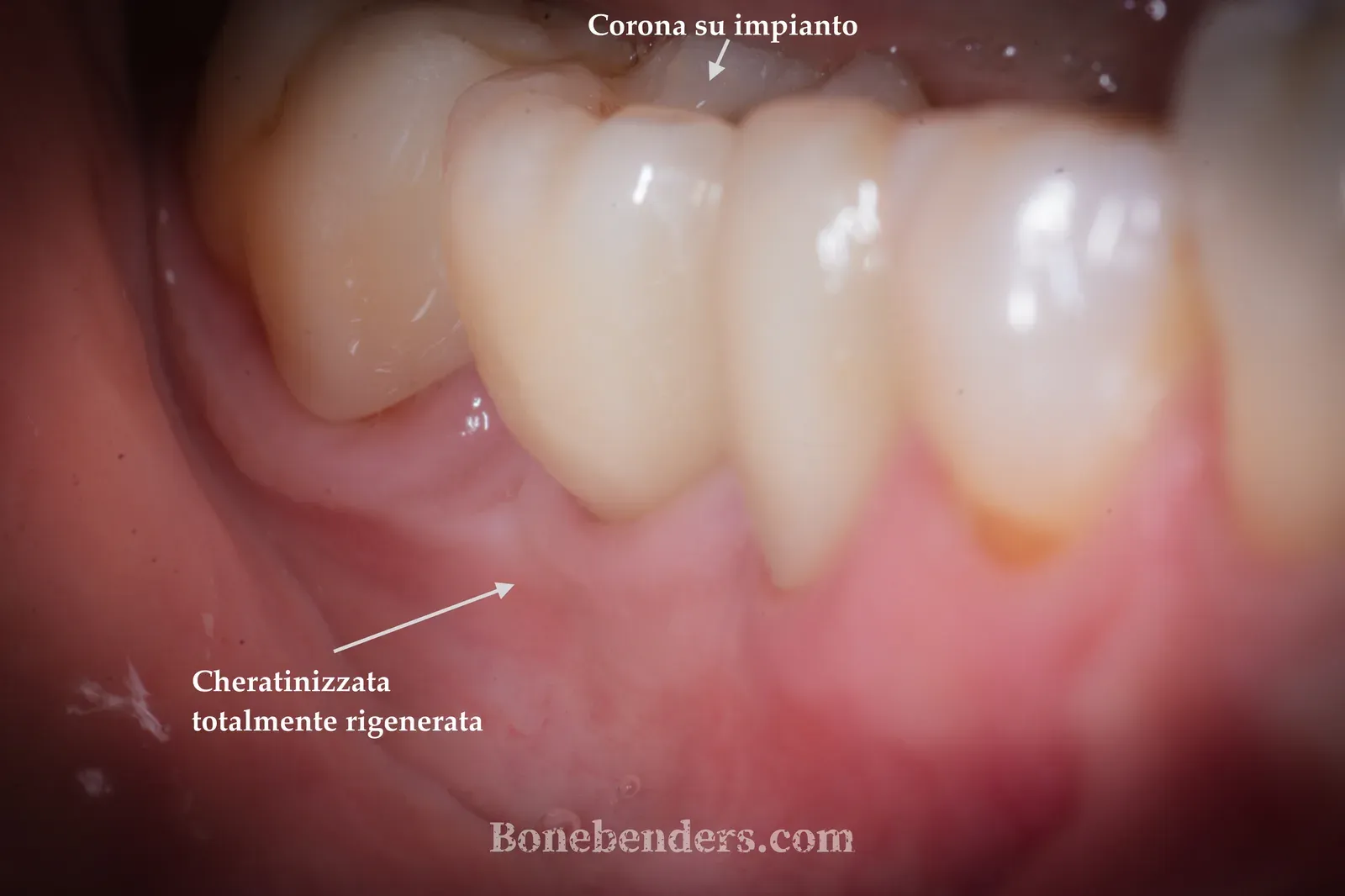
Aspetto clinico finale: corona definitiva in funzione, tessuti molli sani e ben modellati.
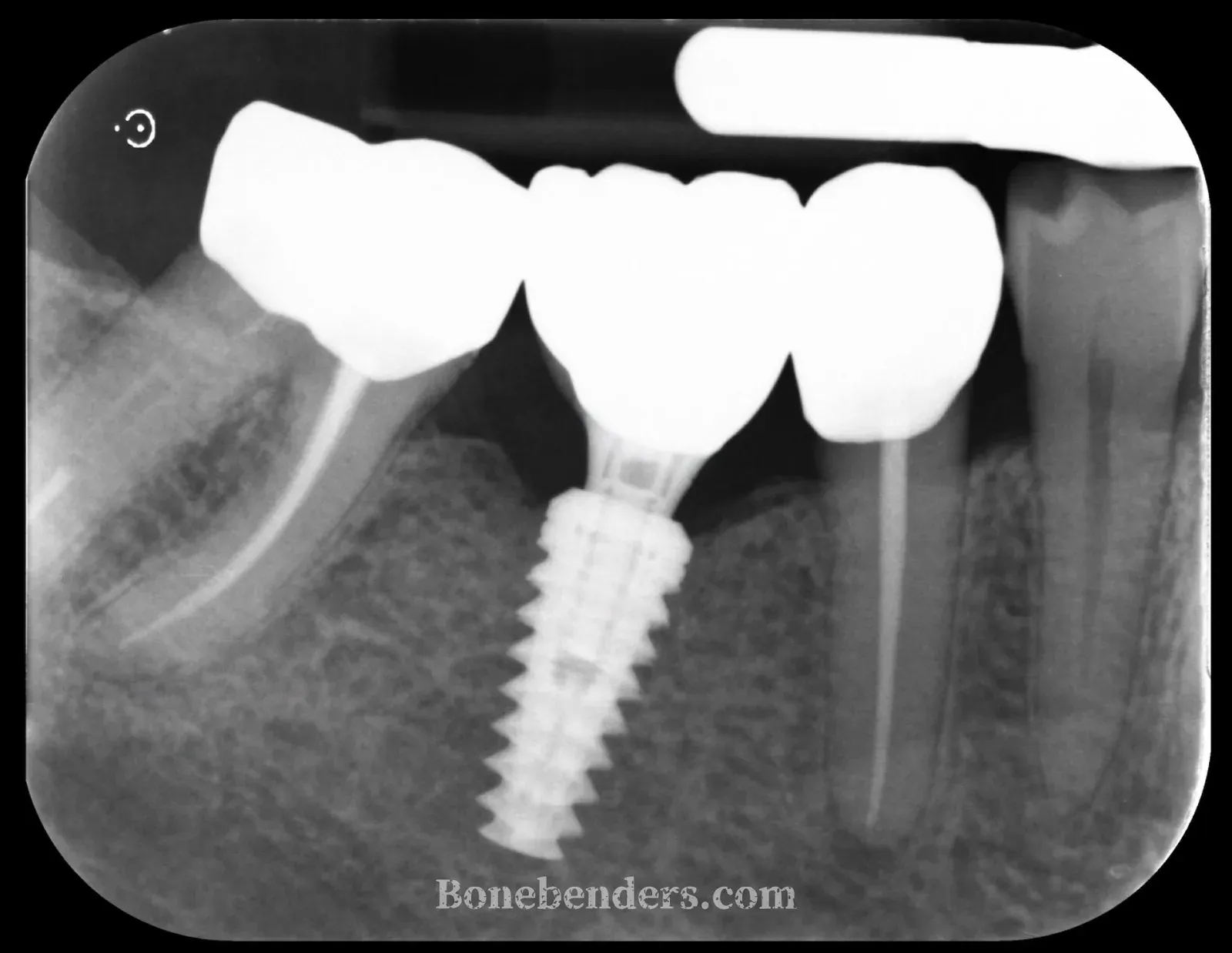
RX di controllo finale — 22 ottobre 2025. Livelli ossei stabili, contatto osso-impianto continuo.
Il sondaggio peri-implantare è fisiologico su tutti i versanti, senza sanguinamento. Il paziente riferisce piena funzionalità masticatoria e nessuna sensibilità in zona. Il caso dimostra come, in mani esperte e con la corretta valutazione preoperatoria, l’espansione osteo-mucosa permetta di gestire in una sola seduta chirurgica difetti che con le tecniche tradizionali avrebbero richiesto due tempi e tempi di guarigione più lunghi.
Domande Frequenti
Cos’è l’espansione osteo-mucosa (Bonebending 4.0)?
È un’evoluzione della tecnica di split crest che lavora in un unico tempo chirurgico sull’osso e sui tessuti molli. Anziché aprire un lembo a tutto spessore — che priverebbe l’osso del periostio e i tessuti molli della loro vascolarizzazione — si solleva un lembo a spessore parziale e si esegue un’osteotomia che permette l’espansione laterale della cresta preservando contemporaneamente l’apporto vascolare e la cheratinizzata.
Perché è stato evitato l’innesto osseo?
L’osso si rigenera per seconda intenzione nel gap creato dall’espansione, sfruttando il sangue del paziente come scaffold biologico naturale. La presenza del periostio integro è fondamentale per questo processo. Evitare l’innesto eterologo significa zero rischi infettivi associati al biomateriale, tempi di guarigione più rapidi e nessun costo aggiuntivo per il paziente.
Si poteva ottenere lo stesso risultato con altre tecniche?
Le alternative classiche per una cresta così atrofica sono la rigenerazione ossea guidata (GBR) con membrana o l’innesto a blocco autologo. Entrambe richiedono tempi più lunghi (4–6 mesi di attesa prima dell’inserimento implantare), maggiori rischi di esposizione/infezione e un secondo sito chirurgico nel caso del prelievo autologo. Quando il difetto è anche di tessuto molle — come in questo caso — l’espansione osteo-mucosa è particolarmente vantaggiosa perché ricostruisce contestualmente osso e cheratinizzata.
Approfondimenti
- Il metodo Bonebenders: 100% osso, 100% cheratinizzata
- Split crest ERE: meta-analisi su 1.400 impianti
- Rimodellamento osseo: il ciclo che decide la vita degli impianti
Fonti
- Bruschi GB, Scipioni A et al. (1998) — Int J Oral Maxillofac Implants — PMID 10635173 — Localized management of sinus floor with simultaneous implant placement
Domande frequenti
- Cos'è l'espansione osteo-mucosa (Bonebending 4.0)?
- È un'evoluzione della tecnica di split crest ERE che lavora in un unico tempo chirurgico sull'osso e sui tessuti molli. Anziché aprire un lembo a tutto spessore — che priverebbe l'osso del periostio e i tessuti molli della loro vascolarizzazione, nonché dell'elasticità ad essi collegata — si solleva un lembo a spessore parziale e si esegue un'osteotomia che permette l'espansione laterale della cresta preservando contemporaneamente l'apporto vascolare e la cheratinizzata.
- Perché è stato evitato l'innesto osseo?
- L'osso si rigenera per seconda intenzione nel gap creato dall'espansione, sfruttando il sangue e le cellule del paziente come scaffold biologico naturale. La presenza del periostio integro è fondamentale per questo processo. Evitare l'innesto eterologo significa zero rischi infettivi associati al biomateriale, tempi di guarigione più rapidi e nessun costo aggiuntivo per il paziente.
- Si poteva ottenere lo stesso risultato con altre tecniche?
- Le alternative classiche per una cresta così atrofica sono la rigenerazione ossea guidata (GBR) con membrana o l'innesto a blocco autologo. Entrambe richiedono tempi più lunghi (4–6 mesi di attesa prima dell'inserimento implantare), maggiori rischi di esposizione/infezione e un secondo sito chirurgico nel caso del prelievo autologo. Quando il difetto è anche di tessuto molle — come in questo caso — l'espansione osteo-mucosa è particolarmente vantaggiosa perché ricostruisce contestualmente osso e mucosa cheratinizzata.
Referenze
Cerchi uno specialista?
Implantologia a Frosinone →Impianti dentali, carico immediato e rigenerazione ossea
Hai bisogno di un parere?
Prenota una visita nello studio del Dr. Bruschi a Frosinone. Prima visita con diagnosi completa e piano di trattamento personalizzato.
Stai valutando un impianto dentale?
Ho scritto una guida in 8 capitoli che spiega tutto quello che un paziente dovrebbe sapere prima di sedersi in poltrona. Niente marketing — solo fatti, casi studio e una checklist per fare le domande giuste.
Scarica la guidaResta aggiornato
Nuovi articoli su parodontologia, implantologia e chirurgia orale — nella tua casella email.
Commenti
Caricamento commenti...
Lascia un commento