Il Trauma Occlusale Non Impedisce la Guarigione Parodontale
Read in English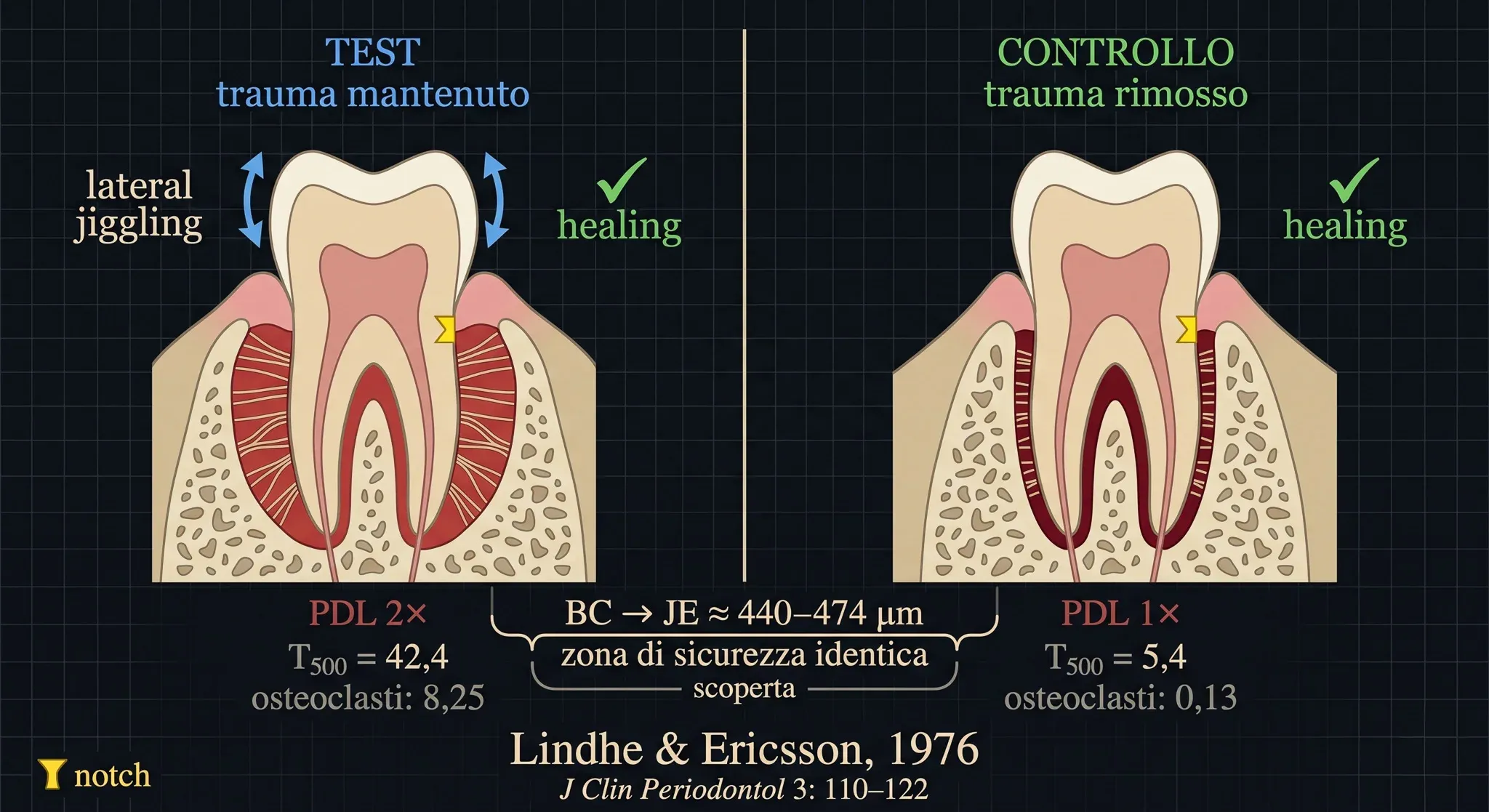
In breve — Lindhe ed Ericsson (1976) dimostrano su modello animale che il trauma occlusale di tipo jiggling non impedisce la guarigione parodontale dopo chirurgia, purché la placca sia rimossa e l’igiene mantenuta. Il legamento parodontale si adatta alle forze — si allarga, si vascolarizza — ma l’attacco epiteliale e connettivale guarisce normalmente. L’infezione batterica da placca, non l’occlusione, è il fattore determinante.
Summary (EN) — Lindhe and Ericsson (1976) demonstrate in a dog model that jiggling-type occlusal trauma does not impair periodontal healing after surgery, provided plaque is removed and hygiene maintained. The periodontal ligament adapts to forces — it widens, it vascularizes — but epithelial and connective tissue attachment heals normally. Plaque infection, not occlusion, is the determining factor.
Una domanda che ha attraversato il Novecento
Per decenni la parodontologia si è divisa su una questione apparentemente semplice: il trauma occlusale contribuisce alla distruzione parodontale?
Da un lato, Glickman e la scuola di Boston sostenevano che le forze occlusali eccessive alterassero il percorso dell’infiammazione gengivale, deviandola verso il legamento parodontale e producendo tasche infraossee e difetti angolari (Glickman & Smulow, 1965). Dall’altro, Waerhaug a Oslo negava qualsiasi ruolo causale dell’occlusione, attribuendo tutto alla placca e alla sua estensione apicale lungo la superficie radicolare (Waerhaug, 1979).
Nel mezzo, Jan Lindhe e la scuola di Göteborg costruivano la risposta con il rigore del metodo sperimentale.
Il disegno dello studio
Lo studio di Lindhe ed Ericsson, pubblicato nel 1976 sul Journal of Clinical Periodontology, è un esperimento su cinque cani Beagle condotto con una logica sequenziale precisa (Lindhe & Ericsson, 1976).
Giorno 0: induzione della parodontite sperimentale. Incisione nel legamento parodontale, rimozione di osso marginale, applicazione di bande di rame e poi legature in cotone per favorire l’accumulo di placca. Dieta morbida. In sei mesi si ottiene una lesione parodontale sperimentale con perdita ossea orizzontale marcata, migrazione apicale dell’epitelio giunzionale e tasche sopraossee.
Giorno 180: introduzione del trauma occlusale di tipo jiggling. Splint con piani inclinati sulla mascella e barre linguali con molle sulla mandibola. Ogni ciclo masticatorio spinge il quarto premolare inferiore in direzione mesio-vestibolare; la molla lo riporta in posizione. Forze alternate, continue, misurabili. In cento giorni il trauma produce difetti ossei angolari e tasche infraossee — il co-fattore descritto da Glickman prende forma nel modello sperimentale.
Giorno 280: il momento decisivo. Su un lato (controllo) il trauma viene eliminato, le tasche vengono trattate con lembo di Widman modificato, detartrasi, e si inizia igiene orale due volte al giorno. Sull’altro lato (test) si fa tutto identico — tranne che il trauma persiste. Il jiggling continua.
Un dettaglio cruciale: durante la chirurgia, viene incisa una tacca di riferimento (notch) nella radice, al livello del fondo della tasca. Sarà il punto zero per le misurazioni istologiche.
Giorno 370: radiografie, sezioni istologiche, analisi microscopica.
Cosa dicono i dati
I risultati sono netti.
Nei denti controllo — trauma rimosso — la mobilità torna ai valori iniziali. Il legamento parodontale si restringe, la cresta ossea appare distinta e radiopaca nelle radiografie, l’epitelio giunzionale è liscio, il connettivo privo di infiltrato infiammatorio. Guarigione completa.
Nei denti test — trauma mantenuto — la mobilità continua ad aumentare (T₅₀₀ = 42,4 rispetto a 5,4 dei controlli). Il legamento parodontale è il doppio più ampio. L’area vascolare è il doppio. Il numero di osteoclasti sulla superficie ossea è sessanta volte superiore (8,25 vs 0,13).
Eppure — e questo è il dato che conta — la guarigione avviene. Ed è totalmente indipendente dal trauma occlusale.
L’epitelio giunzionale — con i suoi emidesmosomi perfettamente adesi — è liscio, senza creste epiteliali. Il tessuto connettivo sopralveolare è privo di infiltrato infiammatorio. Le fibre collagene si inseriscono nel cemento neoformato apicalmente all’epitelio giunzionale — quella barriera biologica che separa il mondo esterno dal parodonto profondo. La distanza tra la cresta ossea e l’epitelio giunzionale — quella che Waerhaug chiamava “zona di sicurezza” — è identica nei test e nei controlli: circa 440-474 µm.
Il dente è mobile. Il legamento è ampliato. Ma i tessuti sono perfettamente sani in assenza di batteri.
Il significato biologico
Lindhe ed Ericsson dimostrano una distinzione fondamentale che ancora oggi molti faticano a cogliere: l’adattamento funzionale non è patologia.
Il legamento parodontale sottoposto a forze jiggling risponde con un rimodellamento adattativo. Lo spazio si allarga per assorbire le forze. La vascolarizzazione aumenta. Gli osteoclasti lavorano per rimodellare l’osso. È la fase traumatica descritta da Svanberg e Lindhe nel 1973, seguita dalla fase post-traumatica in cui i tessuti raggiungono un nuovo equilibrio (Svanberg & Lindhe, 1973).
Ma questo processo — ampliamento del legamento, mobilità aumentata, rimodellamento osseo — non impedisce la rigenerazione dei tessuti sopralveolari. L’epitelio guarisce. Il connettivo si riorganizza. L’attacco si ristabilisce.
La chiave è la rimozione della placca. Una volta eliminata l’infezione e instaurata un’igiene adeguata, la guarigione procede indipendentemente dal carico occlusale. Il trauma non è il motore della distruzione: è un amplificatore che funziona solo in presenza del segnale — la placca batterica e la sua popolazione microbica.
La conferma clinica
Lo studio sperimentale di Lindhe ed Ericsson non è rimasto isolato. Nyman, Rosling e Lindhe avevano già mostrato nell’uomo che il controllo di placca professionale consentiva la guarigione parodontale anche in denti ipermobili sottoposti a forze jiggling (Nyman et al., 1975; Rosling et al., 1976).
Glickman stesso, in un lavoro precedente con Smulow, aveva osservato che il trauma occlusale non sembrava influenzare la guarigione gengivale dopo chirurgia muco-gengivale (Glickman et al., 1966). Il dato era già lì pronto per essere letto, ma serviva il disegno sperimentale di Lindhe per renderlo inequivocabile.
L’importanza di questo studio
Lo studio del 1976 è uno dei pilastri su cui si regge un principio clinico oggi consolidato: la priorità assoluta nel trattamento parodontale è il controllo dell’infezione e non le fantasie.
Un dente mobile per trauma occlusale, in assenza di infiammazione attiva, non necessita di aggiustamento occlusale per guarire dopo chirurgia parodontale. La mobilità è un segno di adattamento, non di progressione della malattia. L’intervento sull’occlusione ha indicazioni specifiche — interferenze che compromettono la funzione, discomfort del paziente, mobilità progressiva — ma non è prerequisito per la guarigione dei tessuti molli.
Questo non significa che l’occlusione sia irrilevante. Significa che, nella gerarchia causale della malattia parodontale, la placca batterica viene prima. Sempre.
Cinquant’anni dopo: qualcuno ha confutato Lindhe?
No. E vale la pena capire perché.
Il lavoro più autorevole recente è la narrative review di Fan e Caton, prodotta per il World Workshop AAP/EFP del 2017 sulla classificazione delle malattie parodontali e pubblicata simultaneamente sul Journal of Periodontology e sul Journal of Clinical Periodontology (Fan & Caton, 2018). Le conclusioni, dopo aver passato in rassegna tutta la letteratura disponibile, sono identiche a quelle di Lindhe: il trauma occlusale non inizia la parodontite né la perdita di attacco connettivale. Quando parodontite placca-indotta e trauma coesistono, l’evidenza che il trauma acceleri la perdita di attacco è definita weak — debole.
L’unico studio recente che potrebbe sembrare in contrasto è un caso-controllo retrospettivo di Ríos et al. su 372 pazienti, che trova un’associazione tra trauma occlusale e parodontite (Ríos et al., 2021). Ma un caso-controllo retrospettivo non stabilisce causalità, e il rischio di causalità inversa è evidente: è più probabile che sia la malattia parodontale la causa della migrazione dentale e delle discrepanze occlusali. Non il contrario.
Per confutare Lindhe ed Ericsson servirebbe un altro esperimento controllato che dimostri il contrario — cioè che la guarigione parodontale non avviene in assenza di placca ma in presenza di trauma. Nessuno l’ha prodotto in cinquant’anni. Non perché nessuno ci abbia provato, ma perché i dati continuano a dire la stessa cosa.
Un esperimento che parla chiaro
Il lavoro di Lindhe ed Ericsson appartiene a quella categoria rara di studi che risolvono un dibattito. Non con opinioni, non con serie di casi, ma con un disegno sperimentale controllato dove ogni variabile è isolata e misurabile.
Cinquant’anni dopo, il messaggio resta identico: rimuovi la placca, controlla l’infezione parodontale, mantieni l’igiene. Il resto — le forze, la mobilità, l’ampiezza del legamento — è biologia che si adatta. È un adattamento funzionale e non una patologia.
Domande frequenti
- Il trauma occlusale causa la parodontite?
- No. Il trauma occlusale da solo non causa parodontite. Lo studio classico di Lindhe ed Ericsson (1976) dimostra che le forze occlusali eccessive producono adattamenti nel legamento parodontale — ampliamento dello spazio, aumento della vascolarizzazione — ma non distruggono l'attacco connettivale né impediscono la guarigione, purché la placca sia controllata.
- Un dente mobile per trauma occlusale può guarire dopo chirurgia parodontale?
- Sì. Lo studio dimostra che la guarigione parodontale avviene anche in denti sottoposti a forze di jiggling persistenti e con mobilità aumentata, a condizione che la placca batterica sia rimossa e si mantenga un'igiene orale adeguata.
- Cosa significa trauma occlusale di tipo jiggling?
- È un trauma in cui il dente viene spinto in direzioni opposte alternate durante i movimenti masticatori, generando forze di compressione e trazione alternate sulle pareti del legamento parodontale. Nel modello sperimentale di Lindhe, veniva indotto tramite splint con piani inclinati e molle di richiamo.
- Qual è il fattore principale nella distruzione parodontale?
- La placca batterica. Lo studio dimostra che una volta rimossa la placca e i tessuti cronicamente infiammati, la guarigione avviene anche in presenza di trauma occlusale attivo. La placca è il fattore causale, il trauma è un co-fattore che può accelerare la distruzione solo in presenza di infezione da placca batterica.
- Il legamento parodontale torna normale dopo la rimozione del trauma?
- Se il trauma viene rimosso, il legamento parodontale torna alle dimensioni normali e la mobilità dentale si riduce. Se il trauma persiste, il legamento resta ampliato con maggiore vascolarizzazione, ma questa è una risposta adattativa, non patologica, purché non ci sia infezione parodontale attiva.
- Lo studio di Lindhe ed Ericsson è ancora valido oggi?
- Sì e senza alcun dubbio. È uno dei pilastri della parodontologia basata sull'evidenza e non sulle follie e sulle visioni paranormali di alcuni. I suoi risultati sono stati confermati da studi clinici successivi e sono alla base dell'attuale comprensione del rapporto tra occlusione e malattia parodontale.
Referenze
Cerchi uno specialista?
Parodontologia a Frosinone →Diagnosi e trattamento della parodontite nello Studio Denti Più
Hai bisogno di un parere?
Prenota una visita nello studio del Dr. Bruschi a Frosinone. Prima visita con diagnosi completa e piano di trattamento personalizzato.
Resta aggiornato
Nuovi articoli su parodontologia, implantologia e chirurgia orale — nella tua casella email.
Commenti
Caricamento commenti...
Lascia un commento